Dr. Roberto Pérez Menéndez,1 Dr. Hermidio Hernández Mulet,2 Dr. Mario García Ayala 3 y Dr. Pablo Nodarse Pérez.4
Se realizó la gastrostomía endoscópica percutánea
(GEP) a 142 pacientes con esta indicación. Se logró colocar una
sonda para Nutrición enteral en el 100% de los enfermos, que resultó
funcional en todos ellos. Las principales indicaciones de la GEP fueron las
enfermedades neurológicas y las neoplásicas. El tiempo promedio
de realización de la GEP en esta serie fue de 17,04 ± 2,15 minutos.
La rapidez de la instalación de la GEP, unida a la economía del
proceder, sin necesidad de anestesia general o el uso del quirófano,
y la posibilidad de realizarla ambulatoriamente, nos permite plantear que la
GEP es la técnica de elección a utilizar en estos pacientes. La
morbilidad fue del 8,97 %. La mortalidad del 2,81 %. Los 2 pacientes que fallecieron
presentaban graves enfermedades de base, y desarrollaron una fascitis necrotizante
mortal.
DeCS: gastrostomía / nutrición enteral / percutáneo
/ endoscopia.
El mantenimiento de una nutrición enteral espontánea o voluntaria
en pacientes imposibilitados de ella ha sido resuelta
clásicamente mediante la colocación de sondas nasogástricas
o nasoyeyunal por tiempo prolongado con sus respectivas
complicaciones, o bien a través de la implantación de una gastrostomía/
yeyunostomía quirúrgica con sus correspondientes riesgos anestésicos
y quirúrgicos, y el aumento del costo económico hospitalario que
esto conlleva.1-4
El desarrollo primero de la fibroendoscopia, y luego de la videoendoscopia con
sus reconocidas ventajas, asociado a los grandes avances experimentados en la
Nutrición enteral (NE), en cuanto a diversidad de productos se refiere,
y a la innovación, desarrollo y consolidación de una gran variedad
de sondas, así como procederes endoscópicos muy bien aceptados
y difundidos internacionalmente para la colocación de estos, han hecho
posible cambiar el pronóstico de muchos de los pacientes con indicación
de la gastrostomía endoscópica percutánea (GEP), al mejorar
su estado nutricional, su calidad de vida y la supervivencia.5,6
Esta publicación tiene como objetivo difundir la posibilidad que brinda
la endoscopia digestiva intervencionista en garantizar la NE mediante la colocación
de sondas de gastrostomía en pacientes con indicación precisa
(tabla 1), en los que se excluye cualquiera de sus contraindicaciones (tabla
2), y para esto nos auxiliamos de la experiencia acumulada en nuestro servicio
que data desde 1991, se realiza en orden decreciente de casos la técnica
por tracción descrita por Gauderer-Ponsky en 1980 y la técnica
por pulsión dada a conocer por Sachs-Vine en 1983. 7-13
TABLA 1. Indicaciones de la gastrostomía endoscópica percutánea (GEP).
|
Enfermedades neurológicas: |
|
Accidente cerebrovascular.
|
|
Encefalopatía anóxica (demencia senil).
|
|
Poliomielitis.
|
|
Esclerosis lateral amiotrófica.
|
|
Esclerosis múltiple.
|
|
Enfermedad de Alzheimer.
|
|
Tumores y trauma craneoencefálico.
|
|
Enfermedad de Parkinson.
|
|
Corea de Huntington.
|
|
Síndrome de Guillain Barré
|
|
Enfermedades musculares:
|
|
Distrofia miotónica
|
|
Distrofia muscular oculofaríngea.
|
|
Dermatomiositis/polimiositis.
|
|
Enfermedades neoplásicas obstructivas:
|
|
Orofaringe.
|
|
Cuello-laringe.
|
|
Esófago.
|
|
Unión gastroesofágica.
|
|
Otras enfermedades:
|
|
Fístula traqueoesofágica y esofagocutánea.
|
|
Desnutrición grave.
|
|
Descompresión gastrointestinal.
|
|
Síndrome de intestino corto.
|
|
Quemaduras extensas.
|
|
Amiloidosis.
|
|
SIDA avanzado
|
|
Macroglosia.
|
|
Broncoaspiraciones recurrentes.
|
TABLA 2. Contraindicaciones de la gastrostomía endoscópica percutánea.
|
Absolutas:
|
|
Obstrucciones totales de faringe y esófago.
|
|
Gastrectomía total o subtotal.
|
|
Ascitis masiva.
|
|
Infecciones de la pared abdominal anterior.
|
|
Diálisis peritoneal.
|
|
Trastornos graves de la coagulación no controlados.
|
|
Hipertensión portal-várices esofágicas.
|
|
Fístula de intestino proximal.
|
|
Infiltración neoplásica de la pared anterior
gástrica o abdominal.
|
|
Relativas:
|
|
Obesidad mórbida.
|
|
Estenosis esofágica, pilórica o duodenal
que no sean dilatables.
|
|
Derivación ventriculoperitoneal.
|
|
Esplenomegalia gigante.
|
|
Operación abdominal previa.
|
|
Supervivencia estimada inferior a 8 semanas.
|
En nuestro servicio, con una experiencia en estos procederes de más
de una década, se ha utilizado para colocar
sondas de gastrostomía el método por tracción en 99 pacientes
y por pulsión o empuje en 43, para un total de 142
pacientes. Los juegos empleados en su mayoría fueron de la firma Wilson-Cook
Medical Inc. (Inglaterra), y alcanzaron un
total de 127 (89 %). Los primeros 15 juegos se fabricaron de forma manufacturada
en nuestro servicio con sondas de Pezzer No. 16 y 18, tramos de sonda rectal,
seda, pipetas plásticas de laboratorio desechables, y otros componentes
menores, resultaron funcionales en el 100 % de los pacientes.
En ambos métodos se combinó la vía de acceso percutánea
con la endoscopia digestiva peroral hasta el estómago.
De los pacientes tratados 72 (51 %) fueron de consulta externa ambulatoria y
70 hospitalizados, 15 (11%) pacientes
procedían de los servicios de Cuidados Críticos y 55 (39 %) de
salas de hospitalización; dentro de estas el mayor número provenía
de los servicios de Geriatría y Neurología.
Todos los enfermos necesitaron ayunas de 12 horas y los que tenían colocadas
sondas nasogástrica requirieron de un lavado gástrico amplio previo
al proceder.
El total de las instrumentaciones necesitó de 2 gastroenterólogos-endoscopistas
y de 2 enfermeras, todos debidamente
entrenados en este procedimiento y los pacientes recibieron sedación
con meperidina de 50 a 100 mg según el caso, aplicada por vía
intramuscular una hora antes, con buenos resultados en alcanzar la pseudoanalgesia
Igualmente para una u otra técnica se
utilizó un fibro o videoendoscopio Pentax con su fuente de luz y procesador
de imágenes, así como con su monitor.
Previa anestesia orofaríngea con spray de lidocaína al 10 %,
se procede a realizar una panendoscopia digestiva superior
peroral convencional hasta llegar a la segunda porción del duodeno, se
comprueba fundamentalmente la permeabilidad total del tracto digestivo superior.
En exploración retrógrada, previa insuflación gástrica
máxima y mediante transiluminación, seleccionamos el punto ideal
de la pared abdominal (generalmente en el hemiabdomen superior y a la izquierda
de la línea media), coincidente con un área adecuada en la cara
anterior del cuerpo gástrico en donde se implantará la sonda de
gastrostomía. En este punto seleccionado,
previa asepsia y antisepsia con solución de hibitane alcohólico
o povidona yodada. Se realiza una infiltración anestésica con
lidocaína al 2 %, e introducimos un trocar con mandril hasta visualizar
con el endoscopio su extremos distal ubicado dentro de la cavidad gástrica.
Retiramos el mandril y pasamos por el interior del trocar un hilo o alambre
forrado en forma de asa desde el exterior hasta el interior del estómago,
el que es atrapado con una pinza de biopsia o asa de polipectomía y es
retirado
retrógradamente junto con el endoscopio hasta la cavidad oral y de ahí
al exterior del paciente, donde se anula o enlaza con
el asa de hilo o de alambre del extremo distal de la sonda de gastrostomía,
la misma es introducida por la boca del paciente y tirando fuertemente desde
el exterior es traída hasta el estómago y es extraída su
porción distal hasta el exterior de la pared abdominal, traccionándola
fuertemente hasta dejarla colocada en la forma deseada, es decir, en estrecho
contacto entre la serosa gástrica anterior y la pared abdominal, de forma
tal que no pueden existir fugas internas a la cavidad peritoneal del contenido
alimentario que se administre a través de la sonda.
Tampoco se debe aplicar una tensión excesiva a la sonda que provoque
cambios isquémicos-necróticos en esta zona.
Finalmente se realiza una gastroscopia de control con el fin de revisar el sitio
de ubicación definitiva de la gastrostomía, verificar su funcionalidad
inyectando agua o suero fisiológico a través de la sonda y además
nos permite precisar las posibles complicaciones inmediatas.
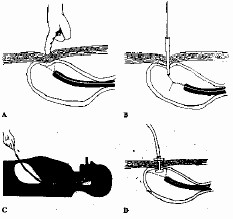
Fig.1. Técnica por tracción (“Pull Method”)
de Gauderer-Ponsky. Tomado de: Ponsky JL. Percutaneous endoscopic
gastrostomy. En: (eds). Master of Surgery [Editores: Nybus LM, Baker RJ, Fisher
JE]. Little Brown. Boston: 1997.
Este método se diferencia del anterior solo porque se utiliza una guía metálica sobre la cual se introduce y se empuja la sonda de gastrostomía desde la boca hasta el estómago, en lugar de atar la sonda con un hilo o alambre y traccionarla al exterior. El resto de los pasos no varía de forma significativa en relación al método anteriormente descrito.
Figura 2. Técnica por presión o empuje (“Push
Method”) de Sachs-Vine. Tomado de: Ponsky JL. Technique of
Percutaneous Gastrostomy. Igaku-Stein New York: 1988.
En los 142 pacientes donde se indicó realizar la GEP, se pudo colocar
la sonda de alimentación/nutrición enteral en el 100 %, con una
adecuada funcionalidad.
Estos resultados coinciden con los descritos por otros autores al señalar
entre el 95 % y el 98 % de éxito en la colocación de la sonda.
12-16 La sencillez de la técnica y los
riesgos mínimos que corren los enfermos cuando de adoptan los cuidados
necesarios, permitieron realizar la GEP sin fallas a 72 pacientes de consulta
externa ambulatoria, lo que representó más de la mitad del total.
También fueron beneficiados 70 (49 %) pacientes hospitalizados, de los
cuales 15 procedían de servicios de cuidados críticos.
En la mayoría de los pacientes se registró una mejoría
del estado nutricional que favoreció su recuperación y acortó
la estadía.
Las edades de los enfermos osciló entre 19 y 90 años, con un promedio
de 65,5 años. Existe una relación directa entre la
edad y las indicaciones principales que se presentaron en esta serie y coinciden
con las registradas internacionalmente,9,12,13
al tratarse de afecciones neurológicas, frecuentes en personas mayores
de 60 años.
No existió diferencias en cuanto el sexo para indicar la realización
de la GEP, pues el 53 % eran hombres.
El tiempo promedio de realización de la GEP fue de 17,04 ± 2,15
minutos, con un valor mínimo de 10 y máximo de 40.
Hogan et al 17 condujeron un estudio prospectivo donde compararon los
tiempos de realización de la GEP por ambos métodos y se comportaron
entre 13 y 16 minutos, lo que nos confirma que se trata de un tiempo inferior
comparado al consumido en la gastrostomía quirúrgica (GQ), que
consume como promedio alrededor de 50 minutos.2,14-18
Este dato, unido al riesgo anestésico-quirúrgico de la gastrostomía
por el método quirúrgico convencional, hace de la GEP el proceder
de elección inicial ante cualquiera de sus indicaciones.
Queremos hacer mención a otras técnicas de acceso enteral desarrolladas,
tales como la gastrostomía radiográfica percutánea (GRP),
descrita en 1981 por Preshew 19 empleando
fluoroscopia. En 1983, otros radiólogos informaron sobre esta técnica
de forma independiente.20,21
A todo lo anterior se añade el hecho de la GEP resulta mucho menos costosa,
sobre todo si se emplean sondas manufacturadas. La Dra. Caridad Mora Fuentes
(Mora Fuentes C. Tesis de Terminación de Residencia en Gastroenterología.
Hospital “Hermanos Ameijeiras”) plantea que la GQx cuesta $210.00
y la GEP manufacturada con sonda de Pezzer, sonda rectal, pipeta plástica
desechable de laboratorio y otros componentes menores, cuesta aproximadamente
$10.00, por lo tanto,
resulta 21 veces más barata en este sentido. No obstante, la literatura
plantea que el costo de una GQx es de 2,5 a 3 veces más cara que la GEP
cuando esta última se realiza con un set original de fábrica.
No se incluye en el análisis de costo-efectividad que la preparación
previa al proceder es mucho más breve y exige menos requisitos que la
GQ.
Cosentini et al compararon los resultados de 44 GRP, 24 GEP y 14 GQ.
Encontraron que la GEP tuvo el menor costo promedio ($1862,00), frente a la
GRP ($2201,00) y la GQ ($3694,00).
También esta última requiere de un tiempo de hospitalización
por parte del enfermo a tratar.7-9, 12,13, 22
En la Tabla 3 se expresan las indicaciones que se presentaron en nuestra serie
de 142 pacientes, donde se observa que las
afecciones neurológicas con la encefalopatía anóxica (32,3
%) y los accidentes cerebrovasculares (26 %) y la enfermedad de Parkinson (7,8
%) fueron las más frecuentes. Le siguieron el carcinoma epidermoide de
esófago (7 %), así como el adenocarcinoma de la unión gastroesofágica
(6,3 %). Estos resultados están en consonancia con lo revisado en la
literatura con predominio de afecciones neurológicas y neoplásicas.
8,12,13,23,24 Por otro lado, en 11 pacientes
(2,1 %) se realizó como método terapéutico alternativo
para contribuir al cierre de una fístula traqueoesofágica y en
un enfermo fue necesaria la GEP para la descompresión gástrica
ante una infiltración intensa duodenal por un tumor de la cabeza del
páncreas, al que posteriormente se le practicó una yeyunostomía
quirúrgica para mantener un régimen de nutrición enteral.
25-27
TABLA 3. Indicaciones de la GEP en nuestra serie.
|
Diagnóstico
|
Pacientes
[%] |
|
Encefalopatía anóxica
|
46
[32,4] |
|
Accidente cerebrovascular
|
37
[26.0] |
|
Enfermedad de Parkinson
|
11
[7,8] |
|
Carcinoma epidermoide del esófago
|
10
[7,0] |
|
Adenocarcinoma de la Unión gastroesofágica.
|
9
[6,3] |
|
Carcinoma laríngeo
|
8
[5,6] |
|
Carcinoma nasofaríngeo
|
7
[4,9] |
|
Esclerosis múltiple
|
4
[2,8] |
|
Tumor de tallo cerebral
|
3
[2,1] |
|
Tumor cerebral metastásico
|
3
[2,1] |
|
Fístula traqueoesofágica
|
3
[2,1] |
|
Descompresión gástrica
|
1
[0,7] |
|
Total
|
142
[100,0] |
El éxito en la colocación de la GEP y su adecuada funcionalildad
ocurrió en la totalidad de los enfermos y no existió
asociación con el tipo de método o técnica empleada.11-13,28-31
En esta casuística se utilizó preferentemente la técnica
por pulsión o empuje con guía en pacientes con procesos tumorales
que obstruían el esófago, pues la guía metálica
por donde se desliza la sonda al introducirla, le permitió mantener un
camino o
trayectoria segura hasta el estómago, evitando que la misma tomara falsas
vías condicionadas por el propio tumor, y con
ello producir una perforación esofágica con todos los peligros
que esta entraña.
Dentro de las llamadas complicaciones menores que se presentaron en esta serie
de 142 GEP realizadas, resultó más
frecuente la infección en el sitio o estoma de colocación de la
sonda, que se presentó en 51 (36 %), el reflujo de contenido gástrico
en 14 (9,9 %), y el íleo paralítico rebelde en 12 (8,5 %) enfermos
tratados. Este último fue resuelto en todos
los casos con tratamiento médico o espontáneamente. Otras complicaciones
de menor importancia fueron el hematoma de la pared y la dislocación
de la sonda que se presentó en igual número de enfermos con 8
(5,4 %).
Las complicaciones mayores que aparecieron en orden descendente de gravedad
fueron: fascitis necrotizante en 3 pacientes (2 %), de los cuales 2 fallecieron.
Estos pacientes eran de edad avanzada, afectados por enfermedades neurológicas
(razón que justificó la GEP), y diabéticos con mal control
metabólico.
Estas causales favorecieron la aparición de esta terrible complicación
a las 48 y 42 horas, respectivamente, después de
realizadas la GEP. Otros 2 pacientes (1 %) fallecieron por hemorragia digestiva
alta incontrolable y broncoaspiración. De
este modo, la mortalidad general fue del 9 %, la que está dentro de niveles
aceptables, si se compara con otras publicaciones revisadas (tabla 4).11-13,32
TABLA 4. Complicaciones de la GEP en nuestra serie.
|
Complicación
|
Pacientes
[%] |
|
Infección del estoma
|
51
[35,9] |
|
Reflujo de contenido gástrico
|
14
[9,9] |
|
Íleo paralítico
|
12
[8,5] |
|
Hematoma de la pared |
8
[5,6] |
|
Dislocación de la sonda
|
8
[5,6] |
|
Fascitis necrotizante
|
3
[2,1] |
|
Hemorragia digestiva alta
|
2
[1,4] |
|
Broncospiración
|
1
[0,7] |
El estudio de Cosentini 22 no encontró
diferencias significativas entre las tasas de complicaciones por las GEP, la
GQ y
la GRP. Sin embargo, la mortalidad global fue significativamente menor (p<0,05)
para la GEP (29 %) en comparación con la GQ (71 %) o la GRP (68 %), respectivamente.
La mortalidad provocada directamente por la GEP fue del 2,8 %, cifra que no
se diferencia de la reportada en la literatura
consultada.11,12,27,33 Otros autores han presentado
complicaciones diferentes a las nuestras, como son la perforación
gástrica y la fístula gastrocólica por interposición
del colon transverso entre la cara anterior del estómago y la pared
abdominal anterior.8,13,34-37
Mucho se ha discutido respecto al uso de antibióticos con carácter
profiláctico previo al preceder. 38,39
Nosotros, al igual
que otros autores, solo los utilizamos por vía parenteral ante signos
evidentes de sepsis en el sitio de colocación de la sonda enteral, que
no ceden a las medidas de tratamiento antiséptico local, 8,11,12,37-40
En algunos trabajos publicados reciente-
mente se recomienda el uso profiláctico de 2 g de cefotaxima, 4 g de
piperacilina/0,5 g de tazobactam, o 1 g de amoxicilina/ácido clavulánico,41-44
todos ellos administrados entre 30 y 60 minutos antes de iniciar el proceder,
por vía
intramuscular o endovenosa, además de aplicar gargarismos con betadine
o povidona yodada.
La dislocación de la sonda de gastrostomía de la zona donde se
colocó inicialmente se presentó en 8 pacientes (5,6 %), los que
fueron tratados utilizando sondas de gastrostomía con balón inflable
que se introdujeron con una guía en el estómago, pasándolas
a través del trayecto fistuloso gastrocutáneo ya creado (a partir
de los 15 días) por la GEP previamente realizada. 12,13
Los cuidados tras la colocación de la sonda de GEP se dirigen a limpiar
y desinfectar el sitio donde se colocó. La nutrición debe iniciarse
con cantidades pequeñas, recomendándose 24 horas después
del procedimiento, aunque puede iniciarse de inmediato si no se evidencia complicación
alguna. Finalmente, se debe incorporar al paciente en el lecho 30 grados o más
para su alimentación, y debe permanecer en esta posición hasta
2 horas después de alimentado. 45-48
Otras técnicas similares han sido descritas usando como ayuda el ultrasonido
(US) y la tomografía axial computarizada
(TAC).49,50 Las técnicas con fluoroscopia o TAC implican el traslado
del paciente al departamento de rayos X. Por otro lado, la técnica con
US teóricamente puede ser realizada en el lecho del enfermo.51
Este trabajo reafirma una vez más que la gastrostomía endoscópica
percutánea (GEP) es una herramienta terapéutica de
elección en el mantenimiento de la nutrición enteral en pacientes
con indicación de esta, tratándose de un proceder que ha alcanzado
su madurez total, posee buena tolerancia y seguridad, fácil de realizar,
incluso en pacientes ambulatorios o al pie de la cama de los enfermos, es más
rápido, económico y comporta un menor número de complicaciones
en relación con los
métodos tradicionales y es bien aceptado internacionalmente.
Nuestro país se encuentra inmerso en una revolución técnica
en el campo de la endoscopia intervencionista, y adentrándose en otra
de mayor alcance en el terreno de la nutrición clínica. Existen
condiciones excepcionales para que se produzca el salto cualitativo en la realización
de abordajes endoscópicos del tubo digestivo para alimentar o nutrir
a enfermos que hasta ahora estaban privados de ello, y así brindar una
asistencia médica de acuerdo con los nuevos tiempos.
Percutaneous Endoscopic Gastrostomy (PEG) was carried out in 142 patients.
A tube for feeding purposes was placed in
all of these patients. The functionality of the feeding tube was achieved in
all of them. Main indications for PEG were
neurological and neoplasic diseases. The average time for the conduction of
a PEG in our serie was 17,04 ± 2,15 minutes.
Based on the features of this procedure (lower cost, no need of general anesthesia,
neither the use of an operating room, and the feasibility of performing it on
an ambulatory basis), we conclude that PEG should become the technique of choice
in these patients. PEG related morbility and mortality were 8,97 % and 2,81
%, respectively. The deaths recorded corresponded with 2 patients with severe
main diseases, who developed a rapidly and deadly necrotizing fascitis.
Subject headings: gastrostomy / enteralnutrition enteral / percutaneous
endoscopy.
1 Especialista de II Grado en Gastroenterología.
Jefe del Departamento de Endoscopia Digestiva. Hospital “Hermanos Ameijeiras”.
2 Especialista de I Grado en Gastroenterología. Hospital “Hermanos
Ameijeiras”.
3 Especialista de I Grado en Gastroenterología. Máster
en Nutrición en Salud Pública. Hospital “Hermanos Ameijeiras”.
4 Especialista de II Grado en Gastroenterología. Profesor Consultante.
Hospital “Hermanos Ameijeiras”.