ARTÍCULO ORIGINAL
Propuesta de clasificación cubana para el estudio del síndrome de insulinorresistencia en pacientes dislipidémicos
A Cuban classification proposal for studying the insulin resistance syndrome in dyslipidemic patients
Raúl Orlando Calderín Bouza,1 Miguel Ángel Yanes Quesada, 1 Jorge Luis León Álvarez,1 Jorge Bacallao Gallestey,1 Marelis Yanes Quesada,2 Rosa Jiménez Paneque,2 José Emilio Fernández-Britto Rodríguez3
1 Hospital
Docente Clínico Quirúrgico "Hermanos Ameijeiras". La Habana, Cuba.
2 Centro de Atención al Diabético. La Habana, Cuba.
3 Centro
de Investigación y Referencia de la Aterosclerosis de la Habana. Cuba.
RESUMEN
Introducción:
El síndrome de insulinorresistencia describe un grupo de anormalidades
clínicas relacionadas entre sí, que ocurren más comúnmente en sujetos con insulinorresistencia
e hiperinsulinemia compensatoria.
Objetivo:
Identificar la sensibilidad y especificidad de la nueva clasificación diagnóstica
del síndrome de insulinoresistencia, ACUSIR para identificar la frecuencia de
insulinorresistencia y el síndrome de insulinoresistencia en los pacientes dislipidémicos.
Métodos: Estudio descriptivo y transversal en 344 pacientes con dislipidemia
que asistieron consecutivamente a la consulta de Medicina Interna del Hospital
"Hermanos Ameijeiras" con edades entre 15 y 85 años. Se excluyeron a los pacientes
con dislipidemia primaria, alcoholismo, fármacos que alteren la insulinosensibilidad,
endocrinopatías, hepatopatías y nefropatías, stress, apnea obstructiva, hipertensión
arterial secundaria. A todos los pacientes se les realizó PTG-oral, insulinemia
en ayunas, colesterol, triglicéridos, HDL-c. Se les midió el Índice cintura-cadera,
circunferencia de la cintura, índice de masa corporal, la tensión arterial,
y el índice HOMA. Criterio de IR = Índice HOMA = 2,6.
Resultados:
La frecuencia de insulinorresistencia fue alta en los pacientes dislipidémicos,
258 pacientes (75 %). La clasificación ACUSIR tiene una alta sensibilidad (75
%) y una alta especificidad (86 %) para detectar IR en los pacientes dislipidémicos
(p=0.000).
Conclusiones:
La clasificación de ACUSIR tiene buena sensibilidad y especificidad para identificar
la insulinorresistencia en los pacientes dislipidémicos. La insulinorresistencia
tiene asociación con la dislipidemia.
Palabras clave: ACUSIR; Síndrome de insulinorresistencia; insulinorresistencia.
ABSTRAC
Introduction:
The insulin resistance syndrome describes a group of related clinical abnormalities
that occur more commonly in subjects with insulin resistance and compensatory
hyperinsulinemia.
Objective: To identify the sensitivity and specificity of the new diagnostic
classification of insulin resistance syndrome, ACUSIR, to identify the frequency
of insulin resistance and the insulin resistance syndrome in dyslipidemic patients.
Methods: Descriptive and cross-sectional study in 344 patients with dyslipidemia
aged 15-85 years who repeatedly attended the internal medicine clinic of Hermanos
Ameijeiras Hospital. Patients with primary dyslipidemia, alcoholism, drugs that
alter insulin sensitivity, endocrinopathies, hepatopathies and nephropathies,
stress, obstructive apnea, secondary hypertension were excluded. All patients
underwent the oral glucose tolerance test (OGTT), fasting insulinemia, cholesterol,
triglycerides, and high density lipoprotein-cholesterol. Waist-hip index, waist
circumference, body mass index, blood pressure, and the HOMA index were measured.
The IR criterion was the same as the HOMA index (? 2.6).
Results: The frequency of insulin resistance was high in dyslipidemic
patients, 258 patients (75%). The ACUSIR classification has a high sensitivity
(75%) and a high specificity (86%) to detect IR in dyslipidemic patients (p=0.000).
Conclusions: The ACUSIR classification has good sensitivity and specificity
to identify insulin resistance in dyslipidemic patients. Insulin resistance
is associated with dyslipidemia.
Keywords:
ACUSIR; insulin resistance syndrome; insulin resistance.
INTRODUCCIÓN
El síndrome de insulinorresistencia (SIR)1-3 describe un grupo de anormalidades clínicas relacionadas entre sí, que ocurren más comúnmente en sujetos con insulinorresistencia (IR) e hiperinsulinemia compensatoria,4 El SIR está asociado a un estado inflamatorio crónico y de disfunción endotelial,5,6 de evolución continua y progresiva, que confiere al paciente una alta predisposición a desarrollar prediabetes y diabetes mellitus tipo 2 (DM2)7,8 con un riesgo aterosclerótico elevado, expresado por la posibilidad de presentar eventos de enfermedad cerebro vascular (ECV) y cardiopatía isquémica (CI), confiriéndole al sujeto con SIR, un incremento en la morbilidad y mortalidad secundaria a la aterosclerosis.9-14
El SIR es un trastorno complejo muy relacionado con la disfunción del tejido adiposo asociada en la mayor parte de los casos a su excesiva acumulación en el organismo, y que tiene como consecuencia una IR.9-14 Reaven15 fue el primero en proponer este concepto que denominó "síndrome X", pero el término SIR ha sustituido la denominación de Reaven y en la actualidad es el más utilizado. La prevalencia del SIR ha aumentado de forma preocupante en los últimos años en la mayor parte de los países del mundo, y constituye una de las principales amenazas para la salud de la población a nivel mundial.16
Como entidad, el SIR es muy debatido desde el punto de vista fisiopatológico, sin embargo, tiene la ventaja de que permite identificar de forma sencilla a sujetos con elevado riesgo de desarrollar DM 2 o enfermedad vascular arteriosclerótica en el corto-medio plazo además de facilitar la predicción de estas dos enfermedades de gran importancia clínica, identifica a un grupo de sujetos en quienes la intervención médica, fundamentalmente a través de los cambios en el estilo de vida y la pérdida de peso, va a tener un enorme impacto en fases preclínicas.9-12
El SIR es una entidad compleja en sus mecanismos, pero sencilla en su diagnóstico clínico, y obliga a una intervención multifactorial en los pacientes que la padecen, pero con un enorme potencial preventivo.9-12
Desde el punto de vista clínico, el SIR es la presencia simultánea de diferentes anormalidades en el metabolismo de los lípidos, los hidratos de carbono, tensión arterial, y aumento de la adiposidad abdominal, muy especialmente a nivel visceral abdominal.9-12,17-19
En los últimos años, el progresivo aumento de la prevalencia de la obesidad en nuestra sociedad ha modificado las características de las alteraciones metabólicas y de la dislipidemia.19 Estos cambios se acompañan de SIR, que afecta aproximadamente al 30 % de nuestra población adulta.16 Estos sujetos tienen un riesgo cardiovascular que supera en 2 o 3 veces al de la población general y suelen presentar una alteración lipídica, denominada dislipidemia aterogénica (DA).19,20
La insulinorresistencia (IR) se define como la disminución de la capacidad de la insulina para ejercer sus acciones biológicas en tejidos diana típicos (músculo esquelético, hígado y el tejido adiposo) constituyendo un factor de riesgo cardiovascular independiente de aterosclerosis.1-3 Su presencia está íntimamente relacionada con la dislipidemia que es un marcador de IR.1-3
Nuestro grupo de investigación sobre el síndrome de insulinorresistencia (GESIR) creó la nueva clasificación cubana para el estudio y diagnóstico del SIR, designándola como ACUSIR. Se utilizó la hipótesis de que esta nueva clasificación diagnóstica del SIR, la ACUSIR, tiene implícita el cálculo del índice HOMA (Homeostatic model assessment), 21 para la estimación de la IR,21,22 además de la relación triglicéridos/HDL-c, y la utilización de la prueba de tolerancia a la glucosa oral (PTG-O) que nos brindará la posibilidad de utilizar la IR, el índice triglicéridos/HDL-c y el valor de la glucemia a las 2 horas como nuevos criterios en una clasificación diagnóstica de SIR, más la incorporación en la misma de los mejores criterios de las clasificaciones ya existentes, como son: criterio del perímetro de cintura (PC) y de la presión arterial (PA), por lo que debe ofrecernos mayor oportunidad de tener una buena sensibilidad y especificidad diagnóstica para detectar IR y SIR en pacientes dislipidémicos.
El objetivo de esta investigación consiste en determinar la sensibilidad y especificidad de la nueva clasificación diagnóstica ACUSIR y aplicar la misma para calcular la frecuencia IR y SIR en los pacientes dislipidémicos.
MÉTODOS
Se realizó un estudio descriptivo y transversal en 344 pacientes dislipidémicos que acudieron de forma consecutiva a la consulta de Medicina Interna del Hospital "Hermanos Ameijeiras" entre el año 2005 y el 2006 con edades entre 15 y 85 años, independientemente de la raza y sexo, excluyendo las dislipoproteinemias primarias, el alcoholismo, el consumo de fármacos que empeoren la insulinosensibilidad, la presencia en un sujeto de las siguientes enfermedades: endocrinopatías incluyendo la DM2, hepatopatías, nefropatías, stress agudo, ya sea quirúrgico o médico que haya ocurrido en los últimos tres meses, Síndrome de Apnea Obstructiva del Sueño, Hipertensión arterial (HTA) secundaria y enfermedades del tejido conectivo.
A todos los pacientes se les realizó un test de tolerancia a la glucosa oral según la American Diabetes Association (ADA)23 con dosificación en ayunas de: insulinemia, HDL-c y triglicéridos.
Se estimó el Perímetro de Cintura (PC) por un mismo observador a los sujetos en posición de pie, trazando una línea imaginaria desde el punto entre la última costilla y la espina anterosuperior de la cresta iliaca, con una cinta métrica maleable (Roche, Alemania), aplicada en el medio de esa línea, de manera transversal, realizando la medición de la circunferencia de la cintura en cm.24 Criterio de obesidad: PC =94 cm en el Hombre y = 88 cm en la Mujer.
Como Criterio de IR por la estimación del índice HOMA,21 Criterio de IR:22 índice HOMA = 2,6.
La hipertensión arterial (HTA),24 determinada por la determinación de la PA realizada mediante un esfigmomanómetro aneroide previamente calibrado, obteniéndose dos registros de la presión arterial en el brazo derecho, a la altura del corazón, en posición sentado, posterior a 10 minutos de reposo, con intervalos de 5 minutos entre las mediciones, calculándose el valor promedio.25 Se definió como HTA al paciente que tenía cifras de PA elevadas, según los puntos de cortes de PA de la nueva clasificación ACUSIR: (PAS = 130 mmHg y/o PAD = 85 mmHg) o en tratamiento farmacológico actual con antihipertensivos.
Se calculó la frecuencia de IR,22 creándose 2 grupos, uno con IR y otro sin IR, y se clasificó a los pacientes portadores o no de SIR, utilizando la clasificación ACUSIR que utiliza HOMA y criterios nuevos como relación entre triglicéridos y de HDL-c plasmáticos, más la utilización de la PTG-O.
Esta nueva clasificación diagnóstica de SIR, ACUSIR, tiene la bondad de poderse aplicar en el nivel terciario de salud, de nuestro país, donde es posible realizar determinación de insulinemia en ayunas y cálculo del índice HOMA con estimación de la IR, además de poder realizar conjuntamente una PTG-O.
ACUSIR: Clasificación diagnóstica de SIR
El paciente tiene SIR según ACUSIR, si tiene IR por HOMA, más 2 de 6 criterios o cuando el paciente no tiene IR, pero cumple con 3 de los 6 criterios siguientes:
1) Triglicéridos plasmáticos = 1.7 mmol/l.
2) HDL- c < 0,9 mmol/l en los hombres y < de 1,0 mmol/l en las mujeres.
3) TA ³ 130 / 85 mm Hg.
4) PTG-O con glicemia en ayunas = 5,6 mmo/l y/o a las 2 horas = 7,8 y < 11,1 mmol / l. 5) Perímetro de la Cintura =94 cm en el Hombre y = 88 cm en la Mujer.
6) Relación Tg / HDL-c > 3
El procesamiento de los datos fue a través del sistema estadístico SSPS V12, considerando significativo a la p < 0,05 (nivel de confianza del 95 %). HOMA = 3,8 usado como diagnóstico de certeza de IR (variable continua) y como una variable dicotomizada para clasificar casos con IR y sin IR y para evaluar el valor predicativo de los criterios de la ACUSIR. La investigación se llevó a cabo de acuerdo a la Declaración de Helsinki modificada y el proyecto se aprobó por los Comité de Ética Médica del Hospital "Hermanos Ameijeiras" y del Centro de Investigaciones y Referencia de Aterosclerosis de la Habana (CIRAH).
RESULTADOS
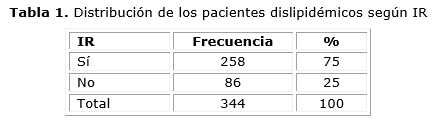
La IR estuvo presente en 258 pacientes dislipidémicos (75 %) (Ver tabla 1).
La tabla 2 muestra que la ACUSIR, tiene una sensibilidad de 75 % y una especificidad de 86 % para detectar IR en los pacientes dislipidémicos (p=0,001).
DISCUSIÓN
La dislipidemia se asocia estrechamente a la IR, el 75 % de los pacientes dislipidémicos tienen IR, considerándose a la DA un marcador de la misma lo que justifica la alta incidencia de IR en nuestro estudio.26,27 La dislipidemia constituye no solo un criterio más de todas las clasificaciones diagnóstica del SIR, sino también un marcador del mismo y a la vez un factor de riesgo cardiovascular que explicaría en nuestro estudio la alta sensibilidad y especificidad de la ACUSIR para detectar IR y SIR en pacientes dislipidémicos.26,27
Una de las situaciones clínicas asociada al SIR, es la DA.26,27 La DA es uno de los principales factores de riesgo cardiovascular y se caracteriza por un incremento de los niveles de triglicéridos totales y triglicéridos unidos a lipoproteínas de muy baja densidad (VLDL), descenso de la HDL-c y niveles de lipoproteínas de alta densidad (LDL-c) normales o solo moderadamente elevados.26,27 En la DA, las partículas de LDL-c son más pequeñas y densas que lo habitualmente, con un elevado potencial aterogénico.26,27
En el momento actual, no existen dudas de la asociación de la DA con el daño vascular (DV) asociado al SIR.26,27
Ambos, la HDL-c y la hipertigliceridemia, son factores de riesgo cardiovascular (FRCV) independientes, y a la vez, constituyen criterios diagnósticos de SIR,1,2 presentando la DA una especial relevancia, ya que no solo se caracteriza por un HDL-c bajo y unos triglicéridos elevados, sino que además van a determinar unas partículas de LDL-c pequeñas y densas, que como sabemos tienen un alto poder aterogénico.26,27 La DA está infravalorada, infratratada y en consecuencia infracontrolada.26-28 Incluso en pacientes con concentraciones optimas de LDL-c, la disminución de las HDL-c y la hipertrigliceridemia confieren al paciente un elevado riesgo residual de complicaciones vasculares relacionadas con DA.26,27 La prevalencia de la DA en los pacientes con DM 2 es del 34 % en sujetos de alto riesgo cardiovascular sin DM2, entre 21 al 34 % en sujetos con SIR varía entre el 30 al 34 %.26,27
En conclusión, la insulinorresistencia (IR) es muy frecuente en los pacientes dislipidémicos y la nueva clasificación, ACUSIR, tiene una alta sensibilidad y especificidad para calcular la IR y el SIR en pacientes dislipidémicos.
REFERENCIAS BIBLIOGRÁFICAS
1. Calderín Bouza RO, Prieto Fernández M, Cabrea Rode E. Síndrome de Insulinorresistencia en Niños y Adolescentes. Rev Cubana Endocrinol. 2007 [citado 10 Ene 2010]. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1561-29532007000200007&lng=es&nrm=iso&tlng=es
2. Názara Otero CA, Pose Reino A, Pena González E. Síndrome metabólico: diagnóstico y manejo. Update. Clin Investig Arterioscler. 2016;28(5):230-31.
3. Calderín Bouza RO, Orlandi González N. Síndrome Metabólico VS Síndrome de Insulinorresistencia. Diferentes términos, Clasificaciones y enfoques: ¿Existe o no? Rev Cubana Endocrinol. 2006 [citado 22 Jun 2016]. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1561-29532006000300006&lng=es&nrm=iso&tlng=es
4. Madonna R, DeCaterina R. Aterogénesis y diabetes: Resistencia a la Insulina e hiperinsulinemia. Rev Esp Card. 2012;65(4):309-13.
5. Catrysse L, van Loo G. Inflammation and the Metabolic Syndrome: The tissue-Especific Funtions of NF-kB. Trends in Cell Biology. 2017;27(6):417-29
6. Calderín Bouza RO, Yanes Quesada MA, Yanes Quesada M, León Álvarez JL. Proteína C Reactiva como marcador de la inflamación asociado al Síndrome Metabólico. ¿Se debe Tratar la Inflamación? Acta Médica. 2015 [citado 22 Jun 2016];16(1):1-7. Disponible en: http://bvs.sld.cu/revistas/act/vol15_2_14/act02214.htm
7. Calderín Bouza, Raúl Orlando, Yanes Quesada M, Yanes Quesada MA, Adalys Rodríguez M, Prieto Valdés M, et al. Síndrome metabólico y prediabetes. Rev Cubana de Endocrinol. 2011 [citado 22 Jun 2016];22(1):1-7. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1561-29532011000100010&lng=es&nrm=iso&tlng=es
8. Calderín Bouza RO, Yanes Quesada MA, Márquez Pérez I, Senra Piedra G, Denis de Armas R, Infante Amorós A, et al. Síndrome Metabólico en Familiares de Primer grado de pacientes con diabetes Mellitus tipo 2. Rev Cubana Endocrinol. 2005 [citado 22 Jun 2016];16(3):1-16. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1561-29532005000300003&lng=es&nrm=iso&tlng=es
9. Bloomgarden ZT. World congress on insulin resistance, diabetes, and cardiovascular disease: Part 1. Diabetes Care. 2011;34(7):e115-120.
10. Bloomgarden ZT. World congress on insulin resistance, diabetes, and cardiovascular disease: Part 2. Diabetes Care. 2011;34(8):e126-31.
11. Bloomgarden ZT. World congress on insulin resistance, diabetes, and cardiovascular disease: Part 3. Diabetes Care. 2011;34(9):e140-5.
12. Bloomgarden ZT. World congress on insulin resistance, diabetes, and cardiovascular disease: Part 4. Diabetes Care. 2011;34(10):e152-7.
13. Yanes Quesada MA, Yanes Quesada M, Calderín Bouza R, Cruz Hernández J. Síndrome de insulinorresistencia, una amenaza para la salud. Rev Cubana de Endocrinol. 2008 [citado 22 Jun 2016];19(3):1-5. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1561-29532008000300006&lng=es&nrm=iso&tlng=es
14. Ochoa Montes LA, Yong Medina CA, Calderín Bouza RO, González Lugo M, Miguélez Nodarse R, Vilches Izquierdo E, et al. Factores de riesgo del síndrome metabólico en la muerte súbita cardíaca. Revista Cubana de Medicina. 2011 [citado 22 Jun 2016];50(4):1-12. Disponible en: http://scielo.sld.cu/scielo.php? script=sci_arttext&pid=S0034-75232011000400009&lng=es&nrm=iso&tlng=es
15. Reaven GM. Banting Lecture. Role of insulin resistance in human disease. Diabetes. 1988;37:1595-607.
16. Beltrán-Sánchez H, Harhay MO, Harhay MM, McElligott S. Prevalence and trends of metabolic syndrome in the adult U.S. population, 1999-2010. J. Am. Coll. Cardiol. 2013;62(8):697-703.
17. Calderín Bouza RO, Yanes Quesada MA, Yanes Quesada M, Cabrera Rode E, Fernández-Britto Rodríguez JE, Jiménez Paneque R. Resistencia a la Insulina y Síndrome Metabólico en pacientes dislipidémicos. Acta Médica. 2014 [citado 22 Jun 2016];15(2):1-8. Disponible en: http://bvs.sld.cu/revistas/act/vol15_2_14/act02214.htm
18. Calderín Bouza RO, Yanes Quesada MA. Manual de Prácticas Médicas. Hospital Clínico Quirúrgico Hermanos Ameijeiras. V Edición Digital 2014. 03 Área Clínica. Medicina Interna. Síndrome de Insulinorresistencia o Síndrome Metabólico. 08-Área Clínica. JIIsi número.indd. 2014:2:468-81.
19. Luke JN, Brown, Daniel M, O'Dea K, Best JD, Jenkins AJ, et al. The metabolic syndrome and CVD outcomes for a central Australian cohort. Diabetes Research and Clinical Practice. 2013;100:70-3.
20. Motillo S, Filion KB, Joseph L, Pilote L, Poirier P. The metabolic síndrome and cardiovascular risk: a systematic review and meta-analysis. J Am Coll Cardiol. 2010;56:1113-32.
21. Matthews DR, Hosker JP, Rudenski AS, Nailor BA, Treacher DF, Turner RC. Homeostasis model assessment: insulin resistance and Beta cell function from fasting plasma glucose and insulin concentrations in man. Diabetologia. 1985;28:412-9.
22. Arranz C, González RM, Álvarez A, Rodríguez B, Reyes A. Reference criteria for insulin secretion indicators and of the lipid parameters in a hospital mixed population. Rev Cubana Endocrinol. 2010 [citado 20 Jun 2016];21:1-12. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1561-29532010000100001&lng=es&nrm=iso&tlng=es
23. American Diabetes Association Standars of Medical Care in Diabetes-2017. Diabetes Care. 2017;40(Suppl 1):S51-S131.
24. James PA, Oparil S, Carter BL, Cushman WC, Dennison-Himmel-farb CD, Handler J, et al. 2014 Evidence- Based Guideline for the Management of High Blood Pressure en Adults Report from the Panel Members Appointed to the Eight Joint National Committee (JNC8). JAMA. 2014;311:507-520.
25. Pedro-Botet J, Flores - LeRoux JA, Mostaza JM, Pintó Sala X, de la Cruz JJ, Banegas JR. Dislipidemia aterogénica: prevalencia y control en las unidades de lípidos. Rev Clin Esp. 2014;214:491-98.
26. Aguiar C, Alegría E, Bonnadonna RC, Catapano AL, Consentido F, Elisaf M, et al. Panel Europero de expertos. Consenso sobre tratamiento farmacológico de la Dislipidemia Aterogénica. Clin Investig Arterioscler. 2016;28(2):87-93.
Recibido: 15 de
noviembre de 2017.
Aprobado: 5 de enero de 2018.
Raúl Orlando
Calderín Bouza. Hospital Clínico Quirúrgico "Hermanos Ameijeiras". La
Habana, Cuba.
Dirección electrónica: rcb@infomed.sld.cu