ARTÍCULO ORIGINAL
Paquimetría y presión intraocular en pacientes sanos, sospechosos y enfermos de glaucoma crónico simple
Pachymetry and intraocular pressure in healthy, suspected and sick patients with chronic simple glaucoma
Dra. C. Belmary Aragonés Cruz, Dra. Laura Cecilia Sánchez, Dr. Francisco Rey García González, MSc. Abel Pernas González, Ms. C. Norma Fonseca Sosa
Hospital Clínico Quirúrgico "Hermanos Ameijeiras". La Habana, Cuba.
RESUMEN
Introducción:
el glaucoma es una de las entidades nosológicas con mayor prevalencia
y una de las principales causas de ceguera en el mundo desarrollado. La presión
intraocular es el único factor de riesgo tratable y está asociado
con la presencia y progresión de la enfermedad.
Objetivo:
evaluar la posible relación entre el espesor corneal central y la presión
intraocular.
Métodos:
se realizó un estudio descriptivo y prospectivo, entre junio de 2009
y marzo de 2011, del Servicio de Oftalmología del hospital "Hermanos
Ameijeiras". A todos los pacientes se les realizó un examen oftalmológico.
La medición de presión intraocular la realizó el investigador
con tonómetro de Goldmann y la medida del espesor corneal central se
obtuvo con el paquímetro ultrasónico UP-1000, en ambos casos se
consideró la media de 3 mediciones. Las variables se analizaron mediante
números absolutos, porcentajes y medias.
Resultados:
se evaluaron 184 ojos. Predominó el sexo femenino (n=59) con una edad
promedio 56,9 (DE=12,1). El espesor corneal central promedio fue 542,91 micras,
(DE=39,03). Por tonometría de Goldmann se registró una presión
intraocular promedio de 16,63 mmHg (DE=2,76). El mayor número de casos
con diagnóstico de sospecha de glaucoma y de glaucoma primario de ángulo
abierto, presentaron un espesor corneal delgado, mientras que los casos con
hipertensión ocular, en su mayoría, presentaron córneas
gruesas.
Conclusiones:
la medición del espesor corneal central con paquimetría ultrasónica
es muy útil porque condiciona la interpretación de la presión
intraocular. Su utilidad no se circunscribe solo a la selección de pacientes
y su diagnóstico sino que, además, permite evaluar el seguimiento,
la respuesta al tratamiento y mejorar los resultados clínicos y su pronóstico.
Palabras clave: glaucoma, presión intraocular, paquimetría, espesor corneal central.
ABSTRACT
Introduction:
glaucoma is one of the most prevalent nosological entities and one of the
main causes of blindness in the developed world. Intraocular pressure (IOP)
is the only treatable risk factor and is associated with the presence and progression
of the disease.
Objective:
to evaluate the possible relationship between central corneal thickness
and intraocular pressure.
Methods:
a descriptive and prospective study was conducted between June 2009 and
March 2011 in the Ophthalmology Service of "Hermanos Ameijeiras"Hospital.
An ophthalmologic exam was performed to all the patients under study. Measurement
of intraocular pressure was performed by the researcher using the Goldmann tonometer
and central corneal thickness measurement was obtained with the Ultrasound Pachymeter
(UP-1000); in both cases the average of 3 measurements was considered. Variables
were analyzed using absolute numbers, percentages and averages.
Results:
184 eyes were evaluated. The female sex predominated (n=59) with a mean
age of 56, 9 (SD=12.1). The average central corneal thickness was 542.91 microns,
(SD=39.03). An average intraocular pressure of 16.63 mmHg (SD=2.76) by Goldmann
tonometer was registered. The largest number of cases with the diagnosis of
suspected glaucoma and primary open-angle glaucoma presented a minimum corneal
thickness whereas in the cases of ocular hypertension, the majority of them,
presented thick corneas.
Conclusions:
the measurement of central corneal thickness with ultrasound pachymetry
is very useful because it determines the interpretation of intraocular pressure.
Its usefulness is not limited only to the selection of patients and the diagnosis,
but also allows evaluating the follow-up, the response to the treatment and
improves clinical results and prognosis.
Key words: glaucoma, intraocular pressure, pachymetry, central corneal thickness.
INTRODUCCIÓN
El glaucoma es una de las entidades nosológicas con mayor prevalencia al nivel mundial, con 2 % en la población general y hasta 15 % en la población con antecedentes familiares.1 De acuerdo con estimaciones de la Organización Mundial de la Salud, existen aproximadamente 65 millones de personas ciegas en el mundo a causa de glaucoma y ese número se incrementará en 1-2 millones cada año. Un estudio reciente advierte que la cantidad de personas con glaucoma, en el mundo, alcanzará los 80 millones para el 2020 y que las regiones más afectadas serán África y Asia.2-4
El glaucoma es un desafío para los oftalmólogos ya que es diagnosticado tardíamente, o con un grado de daño avanzado del nervio óptico, en un grupo importante de pacientes, por lo cual en la actualidad las principales corrientes investigativas tienen en el glaucoma sus principales objetivos. La reducción de la presión intraocular (PIO) es el único factor de riesgo tratable y es conocido que está asociado con la presencia y progresión de la enfermedad.5,6
El glaucoma primario de ángulo abierto (GPAA) constituye la forma más común de la enfermedad. Es una enfermedad progresiva de carácter multifactorial y asimétrica, que se caracteriza por una pérdida de fibras nerviosas de la retina, una excavación y palidez de papila con el desarrollo de defectos en el campo visual que evolucionan de forma característica, asociados o no a un aumento de la presión intraocular.1,7 Presenta una tendencia familiar y es más prevalente con el aumento de la edad, en personas con color de la piel negra, en los miopes y en pacientes con enfermedades cardiovasculares, hipertensión arterial y diabetes. Es típicamente asintomático y no es advertido por el paciente hasta fases terminales de la enfermedad cuando la agudeza visual comienza a deteriorarse, al igual que el campo visual.8,9
La alta prevalencia de GPAA se incrementa exponencialmente en poblaciones con altos niveles de PIO.10 Esta situación ha inducido a tratar la hipertensión ocular cuando esta excede los niveles normales.
La tonometría es la determinación objetiva de la presión intraocular basada en la fuerza necesaria para aplanar la córnea, o el grado de indentación corneal producido por una fuerza fija. Desde la introducción de la tonometría de aplanación de Goldmann, en 1954, hasta la fecha, se acepta como método de referencia estándar en la toma de presión intraocular aunque se conoce que existen factores que la limitan e influyen en la exactitud de las lecturas.11,12
El espesor corneal central (ECC) es un factor de confusión, de hecho, los diferentes métodos de medida indirecta de presión intraocular se ven influenciados por el valor del espesor corneal central. El paquímetro es el medio diagnóstico que se utiliza para medir el espesor corneal central. Los sistemas más utilizados son los paquímetros ultrasónicos y requieren un contacto y utilizan el efecto doppler para realizar las medidas de espesor corneal central.
Las condiciones clínicas que justifican conocer el ECC en todos los pacientes que concurren a un examen oftalmológico son: la hipertensión ocular, el enmascaramiento o subestimación de la PIO en córneas delgadas y su presencia como factor de riesgo asociado a glaucoma, independientemente de la presión intraocular.13,14
Tener mediciones inexactas de la presión intraocular a causa del ECC puede traer error en el diagnóstico, tratamiento incorrecto o pasar por alto el diagnóstico de glaucoma. Son pocos los antecedentes que se tienen sobre estudios concernientes al ECC en Cuba, lo cual motivó a realizar este estudio para evaluar la posible relación entre el ECC y la presión intraocular en los pacientes.
MÉTODOS
Se realizó un estudio descriptivo prospectivo, donde se estudiaron a todos los pacientes, que acudieron a la consulta general del Servicio de Oftalmología del hospital "Hermanos Ameijeiras", en el período comprendido entre junio de 2009 y marzo de 2011. La muestra quedó conformada por 184 ojos que reunieron los criterios de inclusión y exclusión.
Se incluyeron en el estudio todos los ojos de pacientes mayores de 35 años, sanos oculares, con factores de riesgo para glaucoma y los que habían tenido diagnóstico previo de glaucoma en etapa inicial (estadio 1 y 2) y que dieron su consentimiento a participar en el estudio.
Se excluyeron aquellos ojos con antecedentes de ectasias y opacidades corneales, traumatismos o cirugía corneales y los diagnosticados con glaucoma avanzado (estadios 3, 4 y 5), con otras cirugías del segmento anterior y aquellos que no aceptaron a participar en el estudio.
Se analizaron las variables siguientes: antecedentes patológicos personales de glaucoma, antecedentes patológicos familiares, edad, sexo, agudeza visual y el color de la piel. Se realizó biomicroscopia del segmento anterior con lámpara de hendidura para descartar enfermedades corneales, biomicroscopia de polo posterior y gonioscopía.
Se conformaron 2 grupos de pacientes:
- Grupo sin riesgo:
pacientes sanos oculares.
- Grupo con
riesgo: pacientes sospechosos de glaucoma y GPAA en estadio inicial.
Todos los datos recolectados se plasmaron en una planilla confeccionada para tal fin (anexo 1).
Después de corroborar los criterios de elegibilidad se les solicitó a los incluidos en el estudio el consentimiento de participación de forma libre e informada, para lo cual firmaron un modelo de consentimiento informado donde se les aseguró confidencialidad y anonimato (anexo 2).
El mismo técnico realizó todas las mediciones del ECC a la totalidad de los pacientes (en micras), en ambos ojos, con paquímetro ultrasónico UP1000 NIDEK. Posteriormente, se registró la presión intraocular con tonómetro de Goldmann, también en ambos ojos, bajo anestesia tópica con tetracaína al 0,1 % y fluoresceína, se consideró la media de 3 mediciones y se usó factor de corrección, según Doughty y Zaman (anexo 3).
Técnica y procesamiento de la información
Los datos obtenidos fueron guardados en una base de datos y procesados por computadora, mediante el tabulador electrónico Microsoft Excel 2007. En el análisis de los resultados se utilizaron las variables obtenidas en la recolección de los datos durante la atención en consulta.
Se relacionaron las variables ECC y PIO mediante el coeficiente de correlación de Pearson, así como la relación entre la edad, la PIO y el ECC mediante la prueba t de comparación de medias y el análisis de varianza (ANOVA).
Además se confeccionaron tablas donde se mostró la información resumida mediante porcentajes y algunos otros indicadores como: la media y las medidas de variabilidad como la desviación estándar.
RESULTADOS
El GPAA es una enfermedad crónica de carácter progresivo de alta prevalencia y que sin un control adecuado puede llevar a una ceguera irreversible. La edad de presentación es generalmente a partir de los 40 años, pero se observa a edades más tempranas. El promedio de edad fue 57,3 años (DE=12,3). Según el grupo etario, predominó el sexo femenino para los grupos de 55 a 64 años y mayores de 65 años con 18 y 17 pacientes, respectivamente.
Respecto a la distribución de los factores de riesgo, se encontró un predominio en la hipertensión arterial con un 32 %. En cuanto a la distribución de pacientes según color de la piel se observó predominio de la piel mestiza con 61 %.
La relación entre la PIO y el ECC se encuentra en la tabla 1. En el grupo de menor de 16 mmHg se encontraron 33 ojos, con ECC menor de 525 micras. En el grupo de 17 a 21 mmHg, la distribución de ECC fue similar en los 3 grupos. La relación no fue significativa (p=0,258).
La tabla 2 muestra la relación entre los grupos de edades y el ECC, predominó en el grupo de 35 a 44 años, 24 ojos para un 63,2 % con ECC entre 526 y 564 micras. En el grupo de 45 a 54 años se encontraron 19 ojos para un 50 %, con un ECC menor de 525 micras. En el grupo de 55 a 64 años, la cantidad de ojos fue de 23, con un ECC mayor de 564 micras. El grupo de mayores de 65 años, predominó con 24 ojos para un 41,4 % en el grupo de ECC menor de 525 micras. Dicha relación fue significativa (p=0,002).
La tabla 3 muestra los grupos de riesgo según media del ECC. En el grupo sin riesgo fue 551,8 micras y la media del ECC en el grupo con riesgo fue 529,7 micras. Se encontró una relación significativa (p= 0.009).
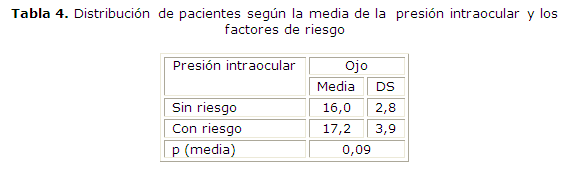
La tabla 4 muestra la media de la PIO, en el grupo sin riesgo fue de 16,0 mmHg (DS=2,8), mientras que en el grupo con riesgo fue de 17,2 mmHg (DS=3,9). La p media no fue significativa (p=0,09).
La tabla 5 refleja la relación entre los grupos de riesgo y el ECC. En el grupo sin riesgo predominaron 47 ojos (47 %), en el grupo de ECC entre 526 y 564 micras, mientras que en el grupo con riesgo se hallaron 41 ojos (50 %), en el grupo de ECC menor de 525 micras, siendo estadísticamente significativa. (p=0,016).
DISCUSIÓN
El glaucoma es una de las entidades nosológicas con mayor prevalencia en Oftalmología, genera un costo económico considerable en los sistemas de salud de todo el mundo.3
El presente estudio reveló que un 73 % de los pacientes estudiados fueron mayores de 40 años de edad, el cual es un factor de riesgo. Se encontró que la edad promedio fue de 57,3 años (DS= 12,3) similar a los hallados por Ríos González y otros9 en pacientes mexicanos.
Al analizar a los sospechosos de glaucoma en el presente estudio se encontró que la mayoría se dispusieron después de los 50 años de edad, lo cual se corresponde con la literatura revisada15 donde se plantea que la presión intraocular aumenta paulatinamente con la edad, del mismo modo que lo hace la prevalencia del glaucoma. Se ha comprobado que los cambios compensatorios en el drenaje del humor acuoso disminuyen con la edad.16
Es importante señalar que en este estudio se observaron pacientes con edades inferiores a los 40 años. También se encontró la hipertensión arterial en un 32 % y los antecedentes patológicos familiares de glaucoma en un 29 %, estos fueron los factores de riesgos más importantes que se asemejan a la bibliografía consultada.17
No se apreciaron diferencias respecto a la distribución por sexo aunque predominó ligeramente el sexo femenino. En otros estudios, los resultados mostraron que el glaucoma de ángulo abierto y la HTO tienen una distribución diferente por sexo, aunque el glaucoma de ángulo abierto fue más frecuente en los hombres, la hipertensión ocular en las mujeres.18
Al analizar el comportamiento del color de la piel, hay que señalar que en nuestra población existe un alto mestizaje, la mayoría de los estudios coinciden en señalar la mayor incidencia del glaucoma primario de ángulo abierto, en el color de la piel negra.
En el OHTS15 fue significativamente mayor la incidencia de glaucoma crónico simple, en negros que en blancos. En el color de la piel negra la capa de fibras es más fina que en la piel blanca, sin embargo la pérdida por la edad es menor, de modo que en los individuos de edad avanzada no existen diferencias.8
La enfermedad es más precoz y provoca más daño y muestran una mayor prevalencia de mayores razones de excavación / disco en comparación con los sujetos blancos.19
La importancia del ECC, en la determinación de la PIO, ha surgido principalmente del estudio The Ocular Hypertension Treatment Study (OHTS),15 donde originalmente se vio que el espesor corneal aumentado conduce a un mayor aplanamiento al leer la presión intraocular, comparada con la que realmente existe en el interior del ojo.20
El ECC medio hallado en nuestro estudio fue de 542,91 micras con una DS=39,03 similar al Estudio de los Ojos de Pacientes Latinos de los Ángeles (LALES),8 uno de los más grandes estudios realizados con población latina, donde el promedio encontrado fue de 545 ± 38 micras, y más pequeña que la hallada en el estudio de La Rosa14 sobre una población caucásica americana.
Distintos factores de corrección de la PIO con base en el ECC se han establecido en diversos estudios multicéntricos como en el de Doughty y Zaman6 que referían un ECC medio 544 micras y un factor de corrección de 2,5 mmHg por cada 50 micras, que fue el usado en este estudio.
Como se puede observar varios son los estudios realizados para alcanzar una PIO que permita hacer un correcto diagnóstico.20 El 96 % de los ojos estudiados en esta investigación presentó PIO inferiores a 21 mmHg, con una PIO(c) media de 16,63 y DS = 2,76, semejante a la encontrada en la bibliografía consultada.
En el estudio realizado por Rueda y otros confirma que un número significativo de pacientes con HTO tienen una presión intraocular normal si se tiene en cuenta el espesor de la córnea. Afirma que la paquimetría corneal es clínicamente útil en la estimación de la presión intraocular, la determinación del riesgo de pérdida visual, y el establecimiento de un objetivo de presión (presión meta).20
En la revisión sistemática y metanalisis,6 después de aplicar el factor de corrección tras la paquimetría ultrasónica, 16 (8,5 %) tuvieron un cambio en la terapia de gotas en los ojos, 4 (2,1 %) tuvieron un cambio respecto a la terapia con láser, y 6 (3,2 %) tuvieron un cambio en la decisión sobre la cirugía de glaucoma.
Hay glaucomas con presión normal o, de otro modo, se tiene a pacientes con un "aparente control de la PIO", pero cuando se mide el espesor corneal central, se refleja que se ha estado subestimando, y que se ha perdido un tiempo muy valioso, ya que era un factor que no se había considerado. El ECC explica la evolución tan tórpida en pacientes con un aparente control, o la causa de progresión de la neuropatía en ausencia de hipertensión.
La paquimetría corneal tiene una utilidad clínica, en la opinión de los autores de este estudio, en la selección de pacientes para la terapia, para guiarla y mejorar los resultados clínicos.
La medición del espesor corneal central con paquimetría ultrasónica es muy útil pues aunque en sí mismo no desempeña ningún papel en el desarrollo del glaucoma, sí condiciona la interpretación de uno de los principales factores de riesgo, la presión intraocular. Existe una relación significativa entre grupos de riesgos y grupos de espesor corneal central y la presión intraocular.
La utilidad de la paquimetría corneal no se circunscribe solo a la selección de pacientes y su diagnóstico sino además para evaluar el seguimiento, la respuesta al tratamiento, y mejorar los resultados clínicos, y su pronóstico.
Se recomienda la medición del espesor corneal central con paquimetría ultrasónica como prueba de rutina en la evaluación de la sospecha de glaucoma, de los hipertensos oculares y el seguimiento del glaucoma primario de ángulo abierto.
Planilla de recolección de datos
Nombres y apellidos:
Edad:
Sexo:
Antecedentes patológicos personales:
Antecedentes patológicos familiares:
Agudeza visual:
a) buena
b) regular
c) mala
Biomicroscopía del segmento anterior:
a) normal
b) anormal
Fondo de ojo:
a) papilar
b) borde neurorretiniano
c) vasos retinianos
PIO:
a) menor de 16 mmHg
b) de 17 y 21 mmHg
c) de 22 y 26 mmHg
d) de 27 y 30 mmHg
e) mayor de 30 mmHg
ECC:
a) menor de 555 um
b) entre 556 y 558 um
c) mayor de 588 um
Modelo de consentimiento informado
Se trata de un estudio de investigación donde se incluyen pacientes que desean participar voluntariamente. Toda la información que sigue, usted deberá leerla detenidamente y consultarla si lo considera necesario antes de decidir su participación.
¿Qué tipo de pacientes y cuántos participarán?
En este estudio participarán todos los pacientes que acudan a consulta que cumplan con los siguientes criterios: edades entre 40 y 75 años, sanos oculares y con sospecha de glaucoma.
¿En qué consiste la investigación?
Si usted acepta participar en el estudio, será necesario realizarle un chequeo oftalmológico que garantice que usted cumple con los criterios necesarios para participar en este.
¿Con qué frecuencia le serán indicadas consultas?
Los pacientes tendrán consultas de seguimiento cada seis meses. En cada consulta se le realizará como mínimo examen biomicroscópico con lámpara de hendidura, tonometría, fondo de ojo, gonioscopía y perimetria.
¿Qué tiempo permaneceré en el estudio?
Permanecerá en el estudio 12 meses, una vez incluido continuará su seguimiento por consultas. Usted puede decidir en cualquier momento su retirada del estudio sin que esto afecte su atención médica posterior.
¿Existirá confidencialidad en el manejo de todo lo referente a mi persona?
Su identidad no será revelada en ninguna publicación científica.
¿Cuáles son los derechos como participante?
Usted puede consultar cada vez que lo desee este documento. Le reiteramos que puede abandonar el estudio cuando desee.
Por considerar la propuesta de participación en el estudio y teniendo suficiente información he decidido tomar parte en la investigación. Para que así conste, firmo el presente consentimiento junto con el médico que me ha dado las explicaciones y un testigo. De que así ha sido, a los de del 200.
____________________
Firma
Cuadro. Valores de tonometría de aplanación de acuerdo al espesor de la córnea
|
Espesor corneal en um |
Valor de corrección mmHg |
|
445 |
+7 |
|
455 |
+6 |
|
465 |
+6 |
|
475 |
+5 |
|
485 |
+4 |
|
495 |
+4 |
|
505 |
+3 |
|
515 |
+2 |
|
525 |
+1 |
|
535 |
+1 |
|
545 |
0 |
|
555 |
-1 |
|
565 |
-1 |
|
575 |
-2 |
|
585 |
-3 |
|
595 |
-4 |
|
605 |
-4 |
|
615 |
-5 |
|
625 |
-6 |
|
635 |
-6 |
|
645 |
-7 |
Tomado de: Doughty MJ, Zaman ML. Surv Ophthalmology. 2000;44/5: 367-408.
REFERENCIAS BIBLIOGRÁFICAS
1. Kanski JJ. Clinical Ophthalmology. 6th. ed. International. 2007;(13):374 6.
2. Jerald A Bell, MD. Ocular Hypertension: Medicine Ophthalmology. 2008 Nov;10.
3. Jeffrey Henderer. Entendiendo los Exámenes de Campo Visual. Philadelphia, Pennsylvania: Glaucoma Service Foundation to Prevent Blindness; 2010.
4. Skuta GL, Cantor LB, Weiss JS. Glaucoma. In: Basic and clinical science course. American Academy of Ophthalmology. The Eye M.D. Association. 2008-2009;(5).
5. Piloto Díaz I, Fernández Aragonés L, Miquel Rodríguez M. Confiabilidad de la presión intraocular. 1ra. ed. La Habana: Editorial Ciencias Médicas; 2009. p. 351-62.
6. Doughty MJ, Zaman ML. Human corneal thickness and its impact on intraocular pressure measures: a review and meta-analysis approach. Surv Ophthalmol 2000;44:364-408.
7. Zambrano M. Correlación entre el espesor central de la córnea y la evolución del glaucoma. Revista Peruana de Oftalmología. 2010 Enero-Junio;33(1):10-4.
8. Hahn S, Azen S, Ying-Lai M, Varma R. Los Angeles Latino Eye Study Group. Central corneal thickness in Latinos. Invest Ophthalmol Vis Sci. 2003;44:1508-12.
9. Ríos González LC, Lima Gómez V. Detección de glaucoma: proporción de ojos que requiere corrección de presión intraocular por modificaciones del grosor corneal. Rev Mex Oftalmol. Septiembre-Octubre 2009;83(5):284-7.
10. Alías EG, Ferreras A, Polo V, Larrosa J M, Pueyo V, Honrubia FM. Importancia del espesor corneal central en el estudio de hipertensos oculares, sospechosos de glaucoma y glaucomas preperimétricos. Archivo de la Sociedad Española de Oftalmología. 2007 octubre;82:(1).
11. Alezzandrini A, Frick M, Della Savia L, López M. Estudio Comparativo de Medición del Espesor Corneal Central Utilizando Paquimetría Ultrasónica y Pentacam. Arch Oftal B. Aires. 2009;80(2):71-3.
12. Béjar Cornejo F, Olivares D, Cantero MA, Sánchez J. Grosor corneal central determinado mediante topografía corneal OBRSCAN en pacientes diagnosticados con glaucoma en población mexicana. Rev Sanid Milit Mex. Septiembre-Octubre 2007;61(5):310-9.
13. Detry-Morel M, Jamart J, Detry MB. Clinical evaluation of the Pascal dynamic contour tonometer. Cliniques Universitaires Saint Luc, UCL, Bruxelles, Belgique. J Fr Ophtalmol. 2007 Mar;30(3):260-70.
14. La Rosa FA, Gross RL, Orengo-Nania S. Central corneal thickness of Caucasians and African Americans in glaucomatous and nonglaucomatous populations. Arch Ophthalmol. 2001;119:23-27.
15. Gordon MO, Kass MA. The Ocular Hypertension Treatment Study: design and abseline description of the participants. Arch Ophthalmol. 1999;117(5):573-83.
16. Labrada Rodriguez YH. Evaluación de los factores de riesgo en el glaucoma primario de ángulo agudo. Revista Cubana Oftalmología. 2008 ene-jun;21(1).
17. Luna-Martínez. Relación del espesor corneal central y la variación en la presión intraocular con daño al nervio óptico en pacientes mexicanos con glaucoma. Rev Mex Oftalmol. 2009;83(4):193-6.
18. Judith Lee, Gretchyn Bailey High Eye Pressure. The British Journal of Ophthalmology; 2010 April.
19. Gilbert Lucido ME. Estudio epidemiológico de glaucoma en población mexicana. Rev Mex Oftalmol. 2010 Abril-Junio;84(2):86-90.
20. Rueda JC, Lesmes DP, Parra JC. Valores de paquimetría en personas sanas y con glaucoma en una población colombiana. UNAB. 2007;10(2).
Recibido:
Aprobado:
Belmary Aragonés Cruz. Hospital Clínico Quirúrgico "Hermanos Ameijeiras". San Lázaro No. 701 entre Belascoaín y Márquez González. Correo electrónico: belmaryc@infomed.sld.cu