ARTÍCULO ORIGINAL
Prevalencia de fibrilación auricular en pacientes hipertensos tratados o no con inhibidores de la enzima convertidora de la angiotensina
Prevalence of atrial fibrillation in hypertensive patients treated or not treated with angiotensin-converting enzyme inhibitor (ACE)
Dra. C. Haydee Aurora del Pozo Jerez, MSc. Caridad Chao Pereira, Dra. C. Rosa Jiménez Paneque
Hospital Clínico Quirúrgico "Hermanos Ameijeiras". La Habana, Cuba.
RESUMEN
La hipertensión
arterial se ha identificado como el principal factor de riesgo para la aparición
de fibrilación auricular, esta a su vez duplica el riesgo de mortalidad
y quintuplica el riesgo de ictus, además de ser causa de insuficiencia
cardiaca.
Objetivo: analizar la prevalencia de fibrilación auricular en pacientes
hipertensos, de diverso grado y complejidad tratados o no con inhibidores de
la angiotensina teniendo en cuenta las propiedades beneficiosas que se le atribuyen
a esta clase de fármacos.
Métodos:
estudio observacional, transversal de una serie de 247 pacientes hipertensos.
Resultados:
diagnóstico de hipertensión arterial: de 1 a 20 años, prevalencia
de fibrilación auricular 31 pacientes(12,6 %),la mayoría de ellos
pertenecían al grupo II (19/31) y los que no tenían al grupo III
con 95/216. En relación con el uso de inhibidores de la enzima convertidora
de la angiotensina y presencia de fibrilación auricular: 115 no lo usaron,
tuvieron fibrilación auricular 9. Usaron inhibidores en 100 pacientes
con fibrilación auricular 23 de ellos [(Chi cuadrado: 7,168, p=0,007,
OR= 2,94, IC 95 % (1,3-6,6), razón de prevalencia de fibrilación
auricular= 2,58 IC 95 % (1,2-5,3)]. Uso de inhibidores de la angiotensina más
otro fármaco: inhibidores solo 37, fibrilación auricular 7, inhibidores
de la angiotensina más otro fármaco 63, con fibrilación
auricular 16, no uso de inhibidores 115, con fibrilación auricular 9.
Conclusiones:
aunque no mostró beneficio el uso de inhibidores de la angiotensina en
relación con la presencia de fibrilación auricular, las ventajas
probadas del empleo de estos fármacos los hacen recomendables, siempre
que sea posible, en etapas tempranas de la hipertensión arterial y se
ratifica la necesidad de lograr las cifras metas y actuar con energía
en los factores de riesgo asociados.
Palabras clave: fibrilación auricular, inhibidores de la angiotensina, hipertensión arterial, factores de riesgo.
ABSTRACT
Introduction:
hypertension has been identified as the main risk factor for the appearance
of atrial fibrillation which, at the same time, doubles the risk of mortality
and fivefold increases the risk of stroke, apart from being the cause of cardiac
insufficiency.
Objective: to analyze the prevalence of atrial fibrillation in hypertensive
patients with different degrees of complexity treated or not with angiotensin-converting
enzyme inhibitors, considering the beneficial properties attributed to this
type of drugs.
Methods:
an observational, cross-sectional study was conducted in a series of 247
hypertensive patients.
Results:
diagnosis of hypertension: from 1 to 20 years, there was prevalence of atrial
fibrillation in 31 patients (12.6 %), most of them belonged to group II (19/31)
and those who did not present this condition belonged to group III with 95/216.
In relation to the use of angiotensin-converting enzyme inhibitors and presence
of atrial fibrillation: 115 patients did not use them and 9 of them presented
atrial fibrillation. These inhibitors were used in 100 patients and 23 of them
presented atrial fibrillation. [(Chi-Square (X2): 7.168 p=0,007,
OR= 2.94, CI 95 % (1, 3-6, 6). The reason of prevalence of atrial fibrillation
was: 2, 58 CI 95 % (1, 2-5, 3)]. In relation to the use of angiotensin inhibitors
and another drug, only 37 patients used inhibitors and atrial fibrillation was
present in 7 patients; angiotensin inhibitors and another drug were also used
in 63 patients and 16 of them presented atrial fibrillation; of the 115 patients
who did not use inhibitors, 9 presented atrial fibrillation.
Conclusions:
although the use of angiotensin inhibitors did not show any benefits in
relation to the presence of atrial fibrillation, the proven benefits of the
use of these drugs make them recommended, whenever possible, in early stages
of hypertension and confirm the need to achieve the target figures and act firmly
in the presence of associated risk factors.
Key words: atrial fibrillation, angiotensin inhibitors, hypertension, risk factors.
INTRODUCCIÓN
Se ha identificado la hipertensión arterial sistémica como el principal factor de riesgo para la aparición de fibrilación auricular (FA) en la población general.1-3 La hipertensión arterial conduce a fibrosis de la aurícula, dilatación y cambios mecánicos como la disfunción diastólica ventricular izquierda con transmisión frecuente de incremento de presiones a la aurícula homolateral. Además, en el paciente hipertenso coexisten con frecuencia en dinámica potenciación del riesgo, otros factores tales como la edad, aumento de la masa ventricular izquierda, obesidad, la apnea obstructiva de sueño, diabetes mellitus y enfermedad vascular en cualquier expresión que también se han identificado como factores de riesgo para la arritmia.3,4
La FA es la arritmia sostenida más común encontrada en pacientes ambulatorios y hospitalizados,3,5,6 comporta una morbilidad y mortalidad significativa expresada fundamentalmente en el riesgo de ictus y de insuficiencia cardiaca,6 eventos que pueden ser la manifestación inicial clínica de un proceso hasta ese momento asintomático por lo que su presencia debe alertar y ocupar en el diagnóstico de esta arritmia, pues sintomática o no todos estos pacientes están en mayor riesgo para ictus e insuficiencia cardiaca. La FA ejerce fuerte impacto sobre los servicios de salud y la calidad de vida de los pacientes por los requerimientos en atención, rehabilitación, tratamiento, y las complicaciones yatrogénicas derivadas de este, así como la discapacidad frecuente con el consiguiente impacto social y familiar. La FA está progresivamente aumentando, se estima que doblará su cifra actual en el 2050, debido al envejecimiento y crecimiento poblacional con una mayor supervivencia en las enfermedades cardiacas y más frecuencia y precisión diagnóstica.7
Esta investigación tuvo como objetivo evaluar la prevalencia de FA en un grupo de pacientes hipertensos esenciales de diversa clasificación y complejidad y analizar la presencia o no de FA en relación con el antihipertensivo utilizado, con la hipótesis de que algunas drogas pueden tener efectos beneficiosos más allá del descenso de la presión arterial y las propiedades atribuidas a los inhibidores de la enzima convertidora de la angiotensina (IECAS), ya que al inhibir el sistema renina angiotensina aldosterona (SRAA) previenen la aparición de FA a través de una acción antiarrítmica directa,3 al disminuir la magnitud de la velocidad de conducción, la fibrosis y remodelación celular que aunque es un complejo proceso mediado por varios mecanismos proinflamatorios, se destaca la actividad del SRAA. Se conoce también que la Angiotensina II a través de su interacción con sus receptores (especialmente el AT1) induce fibrosis auricular e hipertrofia miocárdica secundaria a varios factores mitogénicos. No obstante la práctica no ha probado aún estos fármacos para la prevención y tratamiento como antiarrítmicos.
MÉTODOS
Se trata de un estudio observacional, transversal, de una serie de casos efectuado durante el período enero del 2011 a mayo del 2012. Se estudiaron 247 pacientes hipertensos que acudieron a consulta especializada de hipertensión de las autoras o fueron atendidas por estas en salas de hospitalización durante el período referido en el hospital "Hermanos Ameijeiras" y que cumplieron con los criterios de inclusión:
- Pacientes hipertensos
adultos de 18 años o más, de no menos de un año de evolución
y de cualquier sexo y color.
- Pacientes
hipertensos adultos de 18 años o más de cualquier grado de severidad
de la HTA y grupo de riesgo.
- Que estuvieran
bajo tratamiento antihipertensivo por no menos de un año, o sin tratamiento.
- Que el
paciente aceptara ser incluido en la investigación.
Criterios de exclusión:
- Trastornos mentales
del paciente que impidiera aportar la información requerida.
- Impedimento
de cualquier clase para realizar o traer ECG reciente (menos de 3 meses).
Se consideró hipertenso a todo paciente de 18 años o más que documentara su antecedente de hipertensión arterial bajo el criterio de haber presentado cifras de presión sistólica (PAS) de 140 mmHg o mayor, o una presión arterial diastólica (PAD) de 90 mmHg o mayor, ambas cifras inclusive o que estuviera con tratamiento antihipertensivo con cifras normales o no. La PAS se identificó con la aparición de los ruidos (primer ruido de Korotkoff) y la PAD con la desaparición de estos ( V ruido de Korotkoff). Las tomas de presiones se realizaron siguiendo las recomendaciones de The Seventh Report of the Joint National Committee on Prevention, Detection, Evaluation and Treatment of High Blood Pressure (JNC 7).8 Se utilizó la clasificación de la presión arterial según cifras para adultos de 18 años o más de la "Guía cubana para la prevención, diagnóstico y tratamiento de la HTA".9
A todos los pacientes incluidos se les llenó encuesta confeccionada al efecto que comprendió las siguientes variables: edad, sexo, color de la piel, tiempo de evolución de la HTA, grado de la HTA, antecedentes patológicos personales y tóxicos, TA, FC y ritmo presencia de FA y soplos cardiacos, ECG de no más de 3 meses de evolución, fármacos, tiempo de cumplimiento, adherencia. Los resultados fueron agrupados en tablas de resúmenes y figuras mediante números y porcentajes.También se aplicó la prueba de Chi cuadrado (p=0,05), intervalo de confianza (95 %),OR y razón de prevalencia.
RESULTADOS
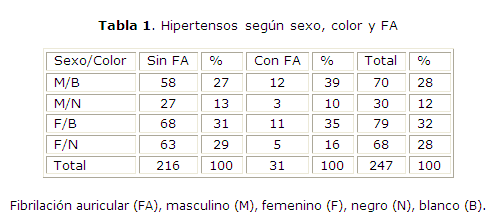
La muestra comprendió pacientes entre 25 y 90 años de edad con un promedio de 65 años. Entre los 247 pacientes estudiados, 31 fueron diagnosticados con FA clínica y electrocardiográficamente con una prevalencia de 12,6 %. En los casos con FA 23 pacientes (74,2 %) estaban comprendidos entre las edades de 61 a 85 años y de ellos 49,6 % entre 71 a 80 años. Hubo predominio en general del sexo femenino,147 (59,5 %) y del color blanco en ambos sexos,149 (60,32 %). En los pacientes con FA la diferencia entre mujeres y hombres blancos fue de 1 paciente (tabla 1).
El tiempo de evolución del diagnóstico de hipertensión fue entre 1 y más de 20 años. Los casos con FA tuvieron un número mayor entre 2 y 5 años, 9 casos (29 %) y más de 20 años, 8 (26 %). En los sin FA también predominó el grupo de evolución de 2 a 5 años con 23 %. En relación con el grado de severidad de la hipertensión según las cifras, la mayoría de los hipertensos sin FA clasificaron en el Grupo III, 95. Entre los que tenían FA el mayor número estuvo en el Grupo II (19) en este grupo también en el tiempo de evolución la cifra mayor de hipertensos estuvo entre 2 a 5 años con 9 casos (29 %) y en el grupo de evolución mayor de 20 años con 8 (tabla 2).
La mayoría de los pacientes recibieron IECAs solo o en combinación con uno o más fármacos (5 con captopril y el resto enalapril), los diuréticos utilizados fueron tiazidas, predominó la clortalidona, el calcioantagonistadihidropiridínico fue en todos los casos amlodipino, verapamilo en los nodihidropiridínicos, se utilizó atenolol como betabloqueador y el agonista central metildopa (tabla 3).
Tabla 3. Pacientes
según tipo de tratamiento recibido
|
Tipo de tratamiento |
Frecuencia |
% |
|
IECA |
44 |
17,81 |
|
Diurético |
31 |
12,55 |
|
IECA + D |
47 |
19,03 |
|
IECA + BCC |
7 |
2,83 |
|
IECA + BB+ D |
9 |
3,64 |
|
IECA + BCC+ D |
9 |
3,64 |
|
IECA + BCC+ BB+ D |
1 |
0,40 |
|
IECA + BB |
5 |
2,02 |
|
IECA + BCC+ METILD.+ D |
1 |
0,40 |
|
BB+ D |
8 |
3,24 |
|
BCC + D |
13 |
5,26 |
|
BCC |
20 |
8,10 |
|
BCC + BB |
3 |
1,21 |
|
BCC + METILD. |
1 |
0,40 |
|
BB + BCC + D |
1 |
0,40 |
|
METILD. + BB |
1 |
0,40 |
|
BCC + BCC (NDHP) |
1 |
0,40 |
|
BB |
2 |
0,81 |
|
METILD. + D |
2 |
0,81 |
|
METILD. + BCC + D |
1 |
0,40 |
|
METILD. + BB + D |
1 |
0,40 |
|
Sin tratamiento |
39 |
15,79 |
|
Total |
247 |
100 |
Inhibidores de la enzima convertidora de la angiotensina (IECA), diurético (D), bloqueadores de los canales de calcio (BCC). No dihidropiridínico (NDHP), betabloquedores (BB), metildopa (METILD).
La tabla 4 muestra el uso de IECA y presencia de FA, según los datos de esta tabla se observa 2,58 veces más prevalente la FA entre los que usan IECA que entre los que no los usan. El porciento de pacientes que tienen FA es significativamente mayor en los pacientes que usan IECA que en los que no los usan (7,26 vs.18,7). El OR es alto y la razón de prevalencia de FA en ambos grupos es también alta.
En la tabla 5 se observa que, aunque hay mayor prevalencia de IECA entre los que toman estos medicamentos más otros, la diferencia entre los porcientos de prevalencia de FA no es significativa. Lo que favorece la hipótesis de que no son los medicamentos que acompañan a los IECA los que se asocian a FA.
Cuando se evaluó la asociación entre el uso de IECA y la FA tomando el grupo que utiliza solo IECA separado de un grupo que usa IECA más otro medicamento y otro grupo que no usa IECA, de nuevo apareció una asociación significativa entre el uso de IECA y la presencia de FA y se observó con claridad la diferencia entre la prevalencia de FA en los grupos que toman IECA y los que no lo toman (tabla 6).
DISCUSIÓN
En esta investigación se precisó la prevalencia de FA en un grupo de pacientes hipertensos que han recibido por un año o más tratamiento con IECAS solo o con IECAS más otros fármacos, antihipertensivos no IECAS o que han permanecido sin cumplir tratamiento sistemático durante el periodo no menor de un año posterior al diagnóstico, con el propósito de reflejar un corte en la realidad clínica evolutiva de estos hipertensos con sus complejidades y valorar en qué medida se asoció el uso de IECAS con la existencia o no de FA, apropiados del conocimiento que probablemente existe un beneficio de algunos antihipertensivos más allá del descenso de la PA10,11 Schaer, Verdecchia, Argueda y otros,10-12 que han trabajado sobre este criterio han involucrado en sus respectivas investigaciones a pacientes bajo monoterapia antihipertensiva y en general sujetos de baja complejidad y grado de HTA; en esta investigación se trabajó sobre una serie de hipertensos de severidad, comorbilidady tiempo de evolución diversos pero con un punto final posible a tomar como referencia, la FA al tener en cuenta el denominador común sobre el que se trabajó, una población de hipertensos y estar identificada, como se ha dicho, como un principal factor de riesgo en la aparición de FA.
En el análisis de los resultados según edad, la frecuencia de FA está dentro de lo establecido, fue mayor en edades mayores aunque sin un ascenso uniforme a partir de los 51 años y con un promedio de 65.
En relación con los hábitos tóxicos como factores de riesgo, solo 2 refirieron ser bebedores excesivos, ambos tenían FA, uno de ellos debutó con una FA paroxística después de un cuadro de embriaguez. Con relación al hábito de fumar, hubo 151 (70 %) de hipertensos sin FA no fumadores, y 12 (4,8 %) los hipertensos fumadores con FA, este inferior riesgo de fumadores que mostró nuestra muestra se corresponde con los de Schaer y otros.10
Respecto al género, estudios diversos han señalado una frecuencia ligeramente mayor en varones7,13,14 con tendencia a igualarse con el aumento de edad, este estudio muestra que las mujeres solo superaron a los hombres en 1 caso, en la tabla 1 también se destaca la presencia de FA en pacientes blancos de ambos sexos (12 MB /3MN y 11FB /5FN). En lo tocante a la desproporción racial en la incidencia y prevalencia de FA ha ido ganando en atención por su identificación consistente en los últimos tiempos, el artículo de Gbadebo y otros1 así lo evidencia; a pesar de que en los pacientes negros son comunes, diversos y frecuentes factores de riesgo conocidos para la aparición o ataque de FA, se estima con fuerza que subyacen factores de riesgo étnico específicos para la FA aún no esclarecidos que pudieran explicar la llamada "paradoja de la FA en negros".1,14,15
El mayor número de pacientes con 2 a 5 años de evolución (tabla 2) con igual número en el grupo I y II se corresponden con mayor número y presencia de de factores de riesgo mayores (promedio 3) la distribución en los grupos pudiera estar influida por la suficiencia y adherencia al tratamiento. Los que tenían una evolución mayor de 20 años se correspondieron con los grupos II y III con un promedio de factores de riesgo de 5.
A la luz de los conocimientos actuales sobre los mecanismos moleculares, se ha planteado con razón por Quesada Vargas que la angiotensina II representa el principal compuesto para unificar la inflamación sistémica con la hipertensión arterial.3 A través de diversos mediadores en complejo entramado la angiotensina II al ejercer su efecto sobre los receptores AT1 que activa el proceso inflamatorio resulta en la transcripción de muchas citocinas, mediadores directos de la inflamación como la proteína C, activación plaquetaria y de los mecanismos trombogénicos, así como también, se activan los mediadores del estrés oxidativo y al alterarse la disponibilidad del ON se induce la disfunción endotelial promoviendo trombosis, adherencia de leucocitos, plaquetas, se alteran los mecanismos locales de crecimiento con proliferación de músculo liso y existe un desbalance entre la disponibilidad de vasoconstrictores y vasodilatadores.
Existen suficientes evidencias aportadas por diversos estudios clínicos de los beneficios derivados del uso de IECAS y ARA II en el control de la hipertensión arterial, prevención de eventos cardiacos y vasculares, protección a órganos diana, así como, su impacto y conveniencia de uso sobre otros factores de riesgo que con frecuencia acompañan a la HTA.10,11,16-18 El reciente metaanálisis de van Vark y otros19 que comprendió 20 ensayos clínicos sobre morbilidad y mortalidad cardiovascular con por lo menos dos terceras partes de cada estudio hipertensos, incluyó casi 160 000 pacientes con el objetivo de analizar el efecto de los IECAS y ARAII separadamente sobre toda causa de mortalidad. Los autores concluyeron que en los pacientes hipertensos el tratamiento con un IECA resulta en una significativa reducción en toda causa de mortalidad y que debido a la alta prevalencia de HTA, la extensión del uso de IECAS puede resultar en una importante ganancia en vidas salvadas.
Estos resultados pudieran explicarse por tratarse de pacientes con hipertensiones de diversa complejidad con múltiples factores de riesgo, la limitación de ser un estudio de corte transversal y que la mayoría de los pacientes no alcanzaban la meta de control al iniciar la investigación con hipertensiones a predominio sistólica y que se desconoce el tiempo de aparición de la FA en relación con el inicio del tratamiento.
Se concluye que aunque no mostró beneficio en relación con la presencia de FA, el uso de IECAS, siempre que sea posible, son recomendables para el tratamiento de la hipertensión arterial, precoz y suficientemente, por sus propiedades antiinflamatorias y antiapoptóticas20 con posibilidades de revertir el remodelaje en etapas tempranas y frenar los mecanismos que se desencadenan una vez establecido el proceso inflamatorio sistémico. Se ratifica la necesidad de lograr las cifras metas propuestas y actuar con energía sobre los factores de riesgo.
REFERENCIAS BIBLIOGRÁFICAS
1. GdadeboTD, OkaforH, And Darbar D. Differential impact of race and risk factor son incidence of atrial fibrillation. Am Heart J. 2011;162(1):31-7.
2. Morillas P, Pallarés V, Llisterri JL, SanchisC, Sánchez T, Fácila L, et al. Prevalencia de fibrilación auricular y uso de fármacos antitrombóticos en el paciente hipertenso ³ 65 años. Registro FAPRES. Rev Esp Cardiol. 2010;63:943-50.
3. Quesada Vargas O. Hipertensión arterial 2009. Actualización Médica Periódica. 2009 [consulta 26 Dic 2012];Agosto No.99. Disponible en: http://www.ampmd.com
4.The Task Force for the Management of Atrial Fibrillation of the European Society of Cardiology (ESC). Guidelines for the management of atrial fibrillation. Eur Heart J. 2010 [consulta 26 Dic 2012];DOI:10.1093/eurheartj/ehq278. Disponible en: http://www.oxfordjournals.org
5. Moro Serrano C, Hernández-Madrid A. Fibrilación auricular: ¿estamos ante una epidemia? Rev Espcardiol. 2009;62(1):10-4.
6. Wann LS, Curtis AB, January CT, Ellenbogen KA, Lowe UE, Estes NA, et al. ACCF/AHA/HRS.2011 ACCF/AHA/HRS focus update on management of patients with atrial fibrillation (Updating the 2008 Guideline): a report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines. J Am Coll Cardiol. 2011;57:223-42.
7. Miyasaka Y, Barnes ME, Gersh BJ, Cha SS, Bailey KR, Abhayaratna WP, et al. Secular trends in incidence of atrial fibrillation in Olmsted County, Minnesota, 1980 to 2000, and implications on the projections for future prevalence. Circulation. 2006;114:11925.
8. Chobanian A, Bakris GL, Black HR, Cushman W, Green LA, Ixxo JB Jr, et al. The Seventh Report of the Joint National Committee on Prevention, Detection, Evaluation and Treatment of High Blood Pressure. The JNC 7 Report. JAMA. 2003;289:2560-72.
9. Comisión Nacional Técnica Asesora del Programa de Hipertensión Arterial. Hipertensión Arterial. Guía para la prevención, diagnóstico y tratamiento. La Habana: Ed. Ciencias Médicas; 2008.
10.
Schaer BA, Schneider C, Jick SS, Conen D, Osswald S, Christoph R.
Risk for Incident Atrial Fibrillation in Patients Who Receive Antihypertensive
Drugs: A Nested CaseControl Study.
Ann Intern Med. 2010;152(2):78-84.
11.
Verdecchia P, Gentile G, Angeli F, Reboldi. Evidence for Cardiovascular, Cerebrovascular,
and Renal Protective Effects of Renin-Angiotensin System Blockers. Ther Adv
Cardivasc Dis. 2012 [consulta
26 Dic 2012];6(2):81-91.
Disponible en: http://www.medscape.com/viewarticle/763869?src=nl_topic17
12. Alguedas JA. Valsartan para la prevención de la fibrilación atrial recurrente. Actualización Médica Periódica.2009 [consulta 26 Dic 2012];Mayo No.96. Disponible en: http://www.ampmd.com
13. Heeringa J, Van der Kuip DA, Hofman A, Kors JA, Van Herpen G, Stricker BH, et al. Prevalence, incidence and life time risk of atrial fibrillation: the Rotterdam study. Eur Heart J. 206;27:949-53.
14. Kannel WB, Benjamin EJ. Epidemiology of atrial fibrillation. Med Clin North Am. 2008;92:17.
15. Fang K. African Americans have markedly lower prevalence of atrial fibrillation despite higher prevalence of risk factors. Heart Rhythm. 2009;6(5S):S46.
16. Quesada Vargas O. Hipertensión Arterial. Lo que todos debemos saber de los estudios más importantes. Actualización Médica. Enero 2012; No. 128. [consulta 26 Dic 2012]. Disponible en: http://ww.ampmd.com
17. Weir MR. Effects of renin-angiotensin system inhibition on end-organ protection: can we do better? ClinTher. 2007;29(9):1803-24.
18. Zamani P, Ganz P, Libby P, Sutradhar S,Rifai N, Nicholls SJ, et al. Relationship of antihypertensive treatment to plasma markers of vascular inflammation and remodeling in the comparison of amlodipineversusenalapril to Limit Occurrences of Thrombosis Study. Am Heart J. 2012;163(4):735-40.
19. Van Vark LC, Bertrand M, Akkerhuis M, Brugts J. Angiotensin-converting enzyme inhibitors reduce mortality in hypertension: a meta-analysis of randomized clinical trials of rennin-angiotensin-aldosterone system inhibitors. European Heart Journal. Doi:10.1093/eurheartj/ehs075. [consulta 26 Dic 2012]. Disponible en: http://eurheartj.oxford/journals.org/at
20. Morillasa P, de Andrade H, Castilloa J, Quilesa J, Bertomeu-González V. Inflamacióny apoptosis en la hipertensión arterial. Importancia de la extensión de la lesión de órgano. Rev Esp Cardiol. 2012;65(9):819-625.
Recibido: 30 de
marzo de 2013.
Aprobado:
10 de abril de 2013.
Haydee Aurora del Pozo Jerez. Hospital Clínico Quirúrgico "Hermanos Ameijeiras". San Lázaro 701 Centro Habana. La Habana, Cuba. Correo electrónico: hadpojez@infomed.sld.cu