ARTÍCULO ORIGINAL
La hiperglucemia como marcador pronóstico durante los eventos coronarios y cerebro vasculares agudos
DrC. Emilio Fidel Buchaca Faxas, Dr. Yuri Arbona Martínez, Dra. Ángela Rosa Gutiérrez Rojas, Dra. Lays Rodríguez Amador, Dr. Francisco Fernández Valdés, Dr. Sergio Bermúdez Rojas
Hospital Docente Clínico Quirúrgico "Hermanos Ameijeiras". La Habana. Cuba.
RESUMEN
Con el objetivo de evaluar la probable asociación entre la hiperglucemia y las complicaciones médicas posteriores a un evento coronario o cerebrovascular agudo se diseñó un estudio analítico y prospectivo que incluyó la medición de la glucemia al ingreso hospitalario, en ayuno y en el período postprandial, así como la hemoglobina glucosilada, de pacientes en unidades de cuidados coronarios e ictus. Se utilizó la prueba de independencia de chi-cuadrado para evaluar la asociación entre variables cualitativas y un modelo de regresión logística para estimar el valor pronóstico del perfil glucémico en la evolución clínica durante la hospitalización. Obtuvimos que los pacientes con síndromes coronarios agudos con complicaciones inmediatas tuvieron valores promedios de glucemias mayores, al ingreso (p=0,009), en ayuno (p=0,012) y postprandial (p=0,001), que los no complicados. Sin embargo, en el grupo de enfermos con accidentes cerebrovasculares solo se constató diferencia en la glucemia al ingreso (p=0,016). Este mismo comportamiento se registró con los valores promedio de HbA1c (p=0,003) en el primer grupo, que no se reflejó en el caso del ictus (p=0,159). La presencia de hiperglucemia en los tres momentos se asoció con la ocurrencia de complicaciones en los dos grupos de estudio (p<0,05) y la hiperglucemia postprandial fue la que mostró un valor pronóstico independiente sobre las mismas (p=0,015 y 0,046, respectivamente). Concluimos que la hiperglucemia se relacionó con la ocurrencia de complicaciones tempranas posterior a un evento macrovascular agudo, coronario o cerebrovascular, siendo la glucemia postprandial la que logró un mayor impacto en la estimación del riesgo de presentarse dichas complicaciones.
Palabras clave : hiperglucemia al ingreso, de ayuno y postprandial, HbA1c, síndrome coronario agudo, accidente cerebrovascular, complicaciones.
INTRODUCCIÓN
Durante la última década, los centros hospitalarios se han enfocado en la importancia del manejo de la hiperglucemia, particularmente en unidades de cuidados intensivos. Extensos datos observacionales han demostrado casi una relación lineal entre los niveles de glucosa en sangre en pacientes hospitalizados y resultados clínicos adversos, incluso en pacientes sin diabetes establecida1. Un estudio realizado por Van den Berghe y colaboradores2, reportó una reducción relativa del 42% de mortalidad en unidades de cuidados intensivos cuando la glucosa en sangre se normalizó entre 80 a 110mg/dl (4.4 a 6.1mmol/L) con el uso de insulina en infusión. Cinco años después los mismos investigadores revelaron que no existe ningún beneficio en la reducción de la mortalidad con el control intensivo de la glucosa3.
El estudio multinacional NICE -SUGAR comparó el efecto del control glucémico intensivo con el convencional en la mortalidad de 6104 de pacientes, registrándose un incremento absoluto de muertes en el grupo de pacientes con menores valores de glucemia (4,5-6 mmol/L), lo que contrasta con otros resultados4.Parsons y colaboradores mostraron que la hiperglucemia en pacientes con evento agudo isquémico cerebral tenía un efecto perjudicial, afectando el área de penumbra isquémica y favoreciendo una mayor extensión del infarto5.Actualmente existe un ensayo con el uso de infusión de glucosa- potasio-insulina en pacientes con valores de glucemia > 6 mmol/L6, y par de estudios que usan terapia de infusión de insulina en pacientes con eventos cerebrovasculares agudos, con el objetivo de conocer si la intervención sobre la hiperglucemia es beneficiosa7,8.
Un aspecto de creciente interés en el manejo integral de los pacientes con eventos isquémicos agudos ha sido el impacto sobre la evolución clínica, posterior a estos accidentes, de la intervención en los niveles de glucemia, desde el momento en que se hospitalizan. Un estudio holandés reportó que la concentración de glucosa, al ingresarse a un enfermo, por encima de 11.1 mmol/L, en personas no conocidas como diabéticos, se asoció con una mortalidad similar a la de pacientes con diabetes después de un IMA, por lo que podría utilizarse este parámetro para identificar a sujetos con alto riesgo de mortalidad9.
El estudio GRACE demostró una relación continua entre el aumento de la glucemia de ayuno con la mortalidad intrahospitalaria y a los seis meses después de un evento coronario10, con un poder como marcador de riesgo más potente que la glucemia en el momento del ingreso hospitalario; de igual manera, un estudio de intervención realizado durante 11 años en 1134 pacientes con diabetes tipo 2 de reciente diagnóstico reportó que la hiperglucemia postprandial es un predictor significativo de mortalidad11.En relación a la probabilidad de que la hiperglucemia constituya un factor de riesgo independiente para las consecuencias clínicas del proceso de aterosclerosis, varios autores han reportado una asociación significativa, aun en personas no diabéticas12.
La hiperglucemia es común en pacientes con accidente cerebrovascular isquémico agudo y a menudo ocurren sin diagnostico previo de diabetes 13. Estudios previos han mostrado que la hiperglucemia está asociada con la expansión del volumen del infarto y pobres resultados en pacientes con isquemia cerebro vascular aguda 14,15.
Finalmente, tanto la hiperglucemia de ayuno como la postprandial se han asociado con un mayor riesgo de aterosclerosis16, y no conocemos si el manejo de los niveles postprandiales de este parámetro puede alcanzar algún impacto en la mejoría de la supervivencia y las complicaciones derivadas de sus accidentes agudos.
Un estudio realizado en este centro el pasado año, arrojo que tanto la hiperglucemia de ayuno como la hiperglucemia postprandial se asociaron con un conjunto de complicaciones médicas, en el período inmediato después del accidente vascular, no se demostró una relación entre el aumento de la HbA1c con el riesgo de complicaciones inmediatas y solo el antecedente de diabetes mellitus (DM) o el debut de la enfermedad durante el curso del evento macrovascular se relacionó a una mayor frecuencia de dichas complicaciones, lo que determinó una mayor estadía hospitalaria 17.En un estudio descriptivo transversal realizado en Granma, se observó que los niveles de glucemia al ingreso estuvieron significativamente más elevados en los casos complicados y fallecidos por síndrome coronario agudo (fuesen estos diabéticos o no) que los no complicados18.
Con los datos mostrados previamente nos preguntamos: ¿la hiperglucemia al ingreso, de ayuno y/o postprandial repercute de un modo diferente en la evolución clínica de los enfermos con un evento coronario y cerebro vascular agudo? Por este motivo, diseñamos este estudio con el objetivo de estimar el valor pronóstico de la hiperglucemia sobre las complicaciones médicas inmediatas en pacientes asistidos por estos eventos.
MÉTODOS
Se trata de un estudio analítico, longitudinal y prospectivo de una cohorte de 200 pacientes que fueron atendidos en las unidades de Ictus y Coronario de nuestro centro, sin límite de edad, independientemente de si son diabéticos o no, con eventos coronarios o cerebro vasculares agudos, en el período comprendido 2011-2013, que cumplieron con los criterios de inclusión y exclusión seleccionados para el estudio:
Criterios de inclusión : pacientes con alguno de los siguientes eventos macrovasculares agudos: Síndrome coronario agudo y accidente cerebrovascular isquémico o hemorrágico.
Criterios de exclusión : se excluyeron a pacientes que estuvieran tomando previamente medicamentos que influyen sobre el metabolismo de los carbohidratos, con infecciones agudas o crónicas en el momento de su admisión o personas que no estuvieron de acuerdo en participar en el estudio.
Se definió como hiperglucemia de ayuno todo valor por encima de 5.6 mmol/L, hiperglucemia postprandial dentro de 90-120 minutos posteriores a la ingestión de alimentos ≥ 7.8 mmol/L, en dos ocasiones durante su ingreso hospitalario19, e hiperglucemia al ingreso con el valor de 10 mmol/L.
El síndrome coronario agudo (o evento)20 que incluyó el Infarto Miocárdico Agudo (IMA)21, la angina inestable aguda22 y la muerte súbita (MS) de causa cardiológica23. Los accidentes cerebrovasculares, isquémico (ictus o evento) 24 o hemorrágico (evento)25 tuvieron confirmación por tomografía axial computarizada26.
Las complicaciones médicas en el síndrome coronario agudo28 incluyeron la insuficiencia cardiaca, la ruptura ventricular, el aneurisma ventricular, el shock cardiogénico, la disfunción valvular, las arritmias, el reinfarto, la extensión del IMA y la angina post IMA. Igualmente, se consideró como complicación la muerte y la sepsis nosocomial en ambos grupos, esta última definida como toda aquella infección que no existían ni se encontraban en período de incubación en el momento del ingreso29. En el caso particular de los ictus se consideraron, también, el vaso espasmo30 y el resangramiento.
Se tuvieron en cuenta la presencia de otros factores de riesgo vascular debido a su influencia en el proceso de aterosclerosis, como fueron la hipertensión arterial sistémica, el tabaquismo, el colesterol, los triglicéridos, las lipoproteínas de baja densidad (LDL) y las de alta densidad (HDL).
A cada paciente se le informó acerca de todas las investigaciones que se le realizaron y se les solicitó su consentimiento para la ejecución de las mismas, en caso de que estuvieran capacitados para ello. En su defecto se consultó con los familiares. El proyecto de investigación fue sometido a la aprobación del comité científico de la institución.
Los pacientes fueron reunidos en dos grupos de estudio (un grupo de coronarios y otro de cerebro vasculares) y se valoraron independientemente cada uno. Se consideraron todas las complicaciones médicas durante su estancia en las unidades de cuidados coronarios y de ictus, sean estas vasculares, infecciosas o la propia muerte.
A todos los pacientes se les determinaron los siguientes parámetros bioquímicos: Glucemia en sangre venosa al ingreso, en ayuno en dos ocasiones y entre 90-120 minutos después del desayuno en una ocasión (en los que ingerían alimentos), por el método de la hexoquinasa y Hemoglobina glucosilada (HbA1c) a todos los pacientes con diabetes conocida o no, por el método inmunoturbidimétrico de inhibición, en un analizador Cobas c 501.
La medición de los niveles de colesterol, triglicéridos, LDL, HDL se realizó por el método enzimático colorimétrico, según las normas operacionales de nuestro laboratorio. Se aceptó como hipercolesterolemia valores superiores a 5.2 mmol/L, hipertrigliceridemia cuando el valor superó 2.3 mmol/L, LDL elevados cuando el valor superó 2.6 mmol/L y HDL bajo teniendo en cuenta una media para ambos sexos cuando el valor fue menor de 1.1 mmol/L, después de un período de ayuno de al menos 8 horas.
Para el análisis de los datos se utilizaron medidas de resumen para variables cualitativas en números absolutos y porcentuales, así como medias y desviación estandar (SD) para las variables cuantitativas. Se empleó además la prueba de independencia de chi-cuadrado para evaluar la asociación entre variables cualitativas y para comparar los promedios de las variables lipídicas entre los pacientes que presentaron complicaciones y los que no la presentaron se empleó el test de T de student.
El análisis multivariado se basó en el modelo de regresión logística donde se obtuvieron además los Odds Ratio, OR "ajustados" (controlando el resto de las variables) y los intervalos de confianza del 95%. Este análisis se realizó de manera independiente para los pacientes con afecciones coronarias y cerebrovasculares, tomándose como variable dependiente la presencia de eventos coronarios y eventos cerebrovasculares de forma dicotómica y como variables explicativas o independientes (glucemia al ingreso, en ayuno, postprandial y la hemoglobina glucosilada). Se utilizó un nivel de significación del 5% en todas las pruebas empleadas.
Se estimó el Odds Ratio o razón de productos cruzados con el propósito de cuantificar el grado de asociación y poder obtener la probabilidad de aparición de complicaciones en presencia de las variables consideradas para ambos grupos de pacientes
RESULTADOS
En la tabla 1 se observa en ambos grupos un aumento de los valores promedios de glucemia al ingreso, con respecto a la de ayuno y postprandial, pero a su vez, muy similares entre ellos mismos.
Los pacientes con síndrome coronario agudo que presentaron complicaciones inmediatas tuvieron valores promedios de glucemias mayores, al ingreso (p=0,009), en ayuno (p=0,012) y en el postprandio (p=0,001), que los no complicados, existiendo diferencia entre estas en los tres momentos. El mismo fenómeno se registró con la HbA1c. Los pacientes con ictus con complicaciones tuvieron valores promedios de glucemias mayores que los no complicados. Sin embargo solo se constató diferencia en el análisis de la glucemia al ingreso (p=0,016), no siendo así en el caso de la glucemia en ayuna, la postprandial ni la HbA1c.
Al analizar el comportamiento de los diferentes momentos donde se midió la glucemia (tabla 2), de acuerdo a los rangos de normalidad, se observó que existió asociación entre la hiperglucemia en los 3 momentos y la presencia de complicaciones clínicas inmediatas a un síndrome coronario agudo. La glucemia al ingreso (p=0,008) muestra que el 50% de los pacientes con más de 10 mmol/L presentaron complicaciones, esto no parece relevante hasta que se observa que más del 81% de los que tuvieron glucemias menores de 10 mmol/l, no tuvieron complicaciones. Para la de ayuna (p=0,002) se registró que el 80% de los complicados presentaron cifras de la misma por encima de 5,6 mmol/L y en el caso de la postprandial (p=0,001) el 85% de los que presentó alguna complicación tuvieron cifras mayores de 7,8 mmol/L.
Coincidentemente, al analizar el comportamiento de los distintos horarios donde se midió la glucemia, en el grupo de ictus, de acuerdo a los mismos rangos de normalidad, se observó un comportamiento similar al grupo de coronarios, constatándose asociación entre la hiperglucemia y la presencia de complicaciones clínicas inmediatas en todos ellos. La glucemia al ingreso (p=0,009) muestra que el 50% de los pacientes con más de 10 mmol/L presentaron complicaciones, a diferencia de los no complicados en los que la mayoría (82,1 %) registraron promedios de glucemia por debajo de esta cifra. La de ayuna (p=0,013) dio que el 81,3% de los complicados presentaron cifras por encima de 5,6 y en el caso de la postprandial (p=0,013) el 81,3% de los que presentó una complicación, tuvo cifras mayores de 7,8.
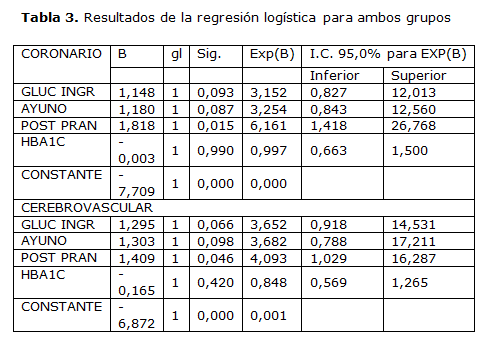
Los resultados del análisis multivariado (tabla 3) muestra que la variable que presenta una relación independiente con la presencia de complicaciones inmediatas a un síndrome coronario agudo fue la glucemia postprandial, con un odds ratio (OR) de 6,16 (IC 95% 1,41-26,76), lo que se repite, en menor proporción, en el caso de los eventos cerebro vasculares agudos (OR=3,68).
En el grupo de pacientes con síndrome coronario agudo (tabla 4) que presentaron complicaciones se encontró una disminución de la LDL colesterol (p=0,003), y el hecho de padecer DM se asoció con la presencia de dichas complicaciones (p=0,001). En el grupo de eventos cerebrovasculares no obtuvimos relación entre la presencia de complicaciones y los factores de riesgo vascular.
DISCUSIÓN
La hiperglucemia se ha asociado con un peor pronóstico en la evolución inmediata31, 32 y a largo plazo33,34, de los accidentes coronarios y cerebrovasculares. Algunos han reportado que la glucemia en el momento del ingreso35 y postprandial36, 37 de los enfermos en las unidades de cuidados progresivos puede ser un indicador pronóstico seguro a la hora de seleccionar pacientes con mayor riesgo de presentar algún tipo de complicación. En nuestro estudio, encontramos que los promedios de las glucemias, medidos en los tres momentos, muestran un comportamiento muy similar en el grupo de eventos coronarios con respecto al de cerebrovasculares. Realmente, no podemos comparar los resultados obtenidos con otros estudios, ya que hasta la fecha no hemos encontrado ninguno, en donde se contrapongan los resultados de estas dos situaciones.
Al intentar correlacionar los diferentes momentos de realización de la glucemia con la presencia de complicaciones encontramos que: en el grupo de coronario los pacientes que presentaron complicaciones tuvieron cifras promedios de glucemias mayores que los que no las presentaron, siendo significativas en los tres momentos; lo que coincide con lo reportado por el grupo de estudio TIMI que evaluó el impacto de la glucemia, como promedio 29 horas después del inicio de los síntomas, sobre la mortalidad, independientemente de su relación con el período prandial38 y si estando fuertemente relacionada con los grupos de edades más jóvenes, lo que no fue motivo de estudio por nosotros.
Otros dos estudios donde fue relevante el impacto de la hiperglucemia en relación con complicaciones y mortalidad coronaria son un estudio holandés3 en el cual se vio que la glucemia al ingreso, por encima de 11.1 mmol/L, en personas no diabéticas, se correspondió con una mortalidad similar a la de pacientes con diabetes que ingresaban por IMA; y lo reportado por Valdés Ramos y cols18, donde los niveles promedios de glucemia al ingreso estuvieron significativamente más elevados en los casos complicados y fallecidos por síndrome coronario agudo que los no complicados.
Esto no se expresó de la misma manera en el grupo de ictus en el cual se encontró solo un aumento promedio de la glucemia al ingreso, en los pacientes complicados, con respecto a los no complicados. No tenemos explicación para este hallazgo, ya que el mecanismo más reconocido para explicar la hiperglucemia post ictus es la activación del eje hipotálamo-hipofisario-adrenal como respuesta de estrés agudo. Otra explicación es el daño de áreas cerebrales involucradas en la regulación de la glucosa, como las lesiones que afectan la ínsula, aparte del metabolismo anormal de los carbohidratos en forma de DM o tolerancia a la glucosa alterada oculta39.
Al estimar la probable asociación entre los valores de HbA1c y la presencia o no de complicaciones, en ambos grupos, nos dimos cuenta que solo pudimos demostrarla en el grupo de coronarios. Este hallazgo no coincide con lo reportado por Shimoyama y cols40 que detectaron una asociación de la hiperglucemia y el aumento de la HbA1c con una mayor expansión del área de infarto isquémico, en el territorio cerebral, lo que pudiera explicarse por un número menor de pacientes complicados en nuestro grupo con ictus. La hemoglobina glucosilada ha sido un parámetro utilizado para evaluar el control glucémico en pacientes diabéticos hospitalizados. En un estudio multicéntrico41 su determinación guió la conducta médica hacia un manejo intensivo de la glucemia durante el tratamiento de pacientes con infarto agudo del miocardio.
Se analizó en ambos grupos, el comportamiento de los diferentes horarios donde se midió la glucemia, de acuerdo a los rangos de normalidad y la presencia o no de complicaciones, encontrándose asociación entre la hiperglucemia y resultados clínicos adversos en todos los momentos. Por este motivo, realizamos un análisis de regresión logística incluyendo las tres glucemias más la HbA1c, para cada grupo y encontramos que la glucemia postprandial fue la que mostró una relación independiente con la probabilidad de complicaciones en los dos grupos, siendo este mayor para el grupo de coronarios en comparación con el de ictus. El valor pronóstico de la hiperglucemia postprandial ha sido puesto de manifiesto en múltiples estudios como en el de Hanefeld11, realizado en 1134 pacientes con diabetes tipo 2 de reciente diagnóstico, el cual reportó que la hiperglucemia postprandial es un predictor significativo de mortalidad. Otro ejemplo es el estudio realizado hace dos años por nuestro grupo17, donde la hiperglucemia postprandial y de ayuno mostraron asociación con la presencia de complicaciones inmediatas en pacientes admitidos por síndrome coronario o cerebrovascular agudos.
El diagnóstico de diabetes previa o el debut de la misma durante el evento, mostró asociación de forma significativa con el grupo de pacientes complicados con un síndrome coronario agudo, no demostrándose en los que tuvieron ictus. En este último, no hubo asociación con ninguno, incluyendo hipertensión, que se encuentra presente en el 80% de los pacientes con accidente cerebrovascular42 según lo reportado en la literatura consultada. Esto resulta contradictorio ya que en todos los estudios revisados, tanto la diabetes como la hiperglucemia se asocia a complicaciones, sea en el curso de un IMA43 o de un ictus.
Otro resultado muy contradictorio lo constituye la correlación significativa entre valores promedios bajos de LDL y la presencia de complicaciones en el grupo de pacientes con eventos coronarios para lo cual no tenemos ninguna explicación ya que lo reportado es que la elevación de esta fracción de lipoproteína se asocia a morbimortalidad cardiovascular44. Sin embargo, en un reporte reciente se plantea que los hombres con LDLc menor de 120 mg/dl, el incremento del colesterol no HDL, de la razón CT/HDLc y la de LDLc/HDLc tienen valor predictivo para riesgo residual de infarto del miocardio y/o muerte súbita cardiaca 45.
En conclusión, la hiperglucemia constituyó un marcador pronóstico de complicaciones médicas inmediatas después de un accidente macrovascular agudo, tanto en el grupo de coronarios como en el de cerebro vasculares. El valor pronóstico de la hiperglucemia y de la HbA1c es mayor en el caso de los pacientes con accidentes coronarios, comparados con los cerebrovasculares y la hiperglucemia postprandial fue la que mayor impacto independiente tuvo, sobre el desarrollo de las complicaciones en ambos grupos.
REFERENCIAS BIBLIOGRÁFICAS
1- Kosiborok M, Rathore SS, Inzucchi SE, Masoudi FA, Wang Y, Havranek EP, et al. Admission glucose and mortality patients hospitalized with acute myocardial infarction: implications for patients with and without recognized diabetes. Circulation 2005;111(23);3078-86.
2- Van den Berghe G, Wouters P, Weekers F, Verwaest C, Bruyninckx F, Schetz M, et al. Intensive insulin therapy in critically ill patients. N Engl J Med 2001 345(19);1359-67.
3- Van den Berghe G, Wilmer A, Hermans G, Meersseman W, Wouters PJ, Milants I, et al. Intensive insulin therapy in the medical ICU.N Engl J Med 2006; 354(5):449-61.
4- Van den Berghe G, Wilmer A, Milants I, Wouters PJ, Bouckaert B, Bruyninckx F, et al. Intensive insulin therapy in mixed medical /surgical intensive care units: benefits versus harm. Diabetes 2006; 55(11):3151-9.
5- Parsons MW, Barber PA, Desmond PM, Baird TA, Darby DG, Byrnes G, et al. Acute hyperglycemia adversely affects stroke outcome: a magnetic resonance imaging and spectroscopy study. Ann Neurol 2002; 52 (1):20-8.
6- Gray CS. The United Kingdom Glucose Insulin in Stroke Trial (GIST-UK). Stroke 2002; 33:2525-35.
7- Walters MR, Weir CJ, Lees KR. A randomised, controlled pilot study to investigate the potential benefit of intervention with insulin in hyperglycaemic acute ischaemic stroke patients. Cerebrovasc Dis 2006; 22:116-22.
8- Garg R, Chaudhuri A, Munschauer F, Dandona P. Hyperglycemia, insulin, and acute ischemic stroke: a mechanistic justification for a trial of insulin infusion therapy. Stroke 2006; 37:267-73.
9- Stranders I, Diaman M, E. Van Gelde R. Spruijt H, W. R. Twisk J, Heine R, et al. Admission Blood Glucose Level as Risk Indicator of Death After Myocardial Infarction in Patients With and Without Diabetes Mellitus. Arch Intern Med. 2004; 164(9):982-8.
10- Sinnaeve P, Steg P, Fox K, Van de Werf F, Montalescot G, Granger C, et al; for the GRACE Investigators. Association of Elevated Fasting Glucose with Increased Short-term and 6-Month Mortality in ST-Segment Elevation and Non-ST-Segment Elevation Acute Coronary Syndromes. The Global Registry of Acute Coronary Events. Arch Intern Med 2009; 169(4):402-9.
11- Hanefeld M, Fischer S, Julius U, et al. Risk factors for myocardial infarction and death in newly detected NIDDM: the Diabetes Intervention Study, 11-year follow-up. Diabetologia. 1996; 39:1577-83.
12- Levitan E, Song Y, Ford E, Liu S. Is Nondiabetic Hyperglycemia a Risk Factor for Cardiovascular Disease? A Meta-analysis of Prospective Studies. Arch Intern Med. 2004; 164:2147-55.
13- Kiers L, Davis SM, Larkins R, et al. Stroke topography and outcome in relation to hyperglycemia and diabetes. J Neurol Neurosurg Psychiatry 1992; 55: 263-270.
14- Parsons MW, Barber PA, Desmond PM, et al. Acute hyperglycemia adversely affects stroke outcome: a magnetic resonance imaging and spectroscopy study. Ann Neurol 2002; 52: 20-28.
15- Kimura K, Sakamoto Y, Iguchi Y, et al. Admission hyperglycemia and serial infarct volume after t-PA therapy in patients with and without early recanalization. J Neurol Sci 2011; 307: 55-59.
16- Inzucchi SE, Siegel M. Glucose control in the ICU-How tight is too tight? N Engl J Med 2009; 360:1346-9.
17- Buchaca Faxas EF, Castillo Carrillo FR, Rodríguez Amador L, Bermúdez Rojas S, Fernández Valdés F, Gutiérrez Rojas AR. Hiperglucemia como indicador pronóstico durante los eventos macrovasculares agudos. Av. Diabetol 2012; 28(2):48-54
18- Valdés Ramos ER, Rivera Chávez M, Bencosme Rodríguez N. Comportamiento del infarto agudo del miocardio en personas con diabetes mellitus de la provincia Granma. Rev Cubana Endocrinol 2012;23(2):128-13.
19- AACE Diabetes Mellitus Clinical Practice Guidelines Task Force. Endocrine Practice 2007; 13(1):3-68.
20- López BL, Fernández OA, Bueno ZH, Coma CI, Lidon CRM, Cequier FA, et al. Guías de práctica clínica de la Sociedad Española de Cardiología en la angina inestable/infarto sin elevación ST. Rev Esp Cardiol 2000; 53: 838-50.
21- Thygesen K, Alpert JS, White HD. Universal definition of myocardial infarction. Task Force for the redefinition of myocardial infarction. ESC/ACCF/AHA/WHF. Eur Heart J. 2007; 28:2525-38.
22- Braunwald E. Unstable angina. A classification. Circulation 1989; 80:410-4.
23- Rodríguez FE y Viñolas PX. Causas de muerte súbita. Problemas a la hora de establecer y clasificar los tipos de muerte. Rev Esp Cardiol 1999; 52: 1004-101.
24- Adams HP Jr, Adams RJ, Brott T, del Zoppo GJ, Furlan A, Goldstein CB, et al: Guidelines for the early management of patients with ischemic stroke: A scientific statement from the Stroke Council of the American Stroke Association. Stroke 2003; 34(4):1056-83.
25- Brown DL, Morgenstern LB: Stopping the bleeding in intracerebral hemorrhage. N Engl J Med. 2005; 352(8):828-30.
26- Chalela JA, Kidwell CS, Nentwich LM, Luby M, Butman JA, Demchuk AM, et al. Magnetic resonance imaging and computed tomography in emergency assessment of patients with suspected acute stroke: a prospective comparison. Lancet. 2007; 369:293-8.
27- Edlow JA, Caplan LR. Avoiding pitfalls in the diagnosis of subarachnoid hemorrhage. N Engl J Med 2000; 342:29-36.
28- Arós F, Loma OA, Alonso A, Alonso JJ, Cabadés A, Coma CI, et al. Guías de actuación clínica de la Sociedad Española de Cardiología en el infarto agudo de miocardio. Rev Esp Cardiol 1999; 52: 919-56.
29- Maki DG, Weinstein RA. Nosocomial infection in the intensive care unit, in Critical Care Medicine. En: Parillo JE, Dellinger, editores. Principles of Diagnosis and Management in the Adult. 2d ed. Philadelphia: Saunders 2001; p 981-1046.
30- Bederson JB, Awad IA, Wiebers DO, Piepgras D, Haley EC Jr, Brott T, et al: Recommendations for the management of patients with unruptured intracranial aneurysms: A statement for healthcare professionals from the Stroke Council, American Heart Association. Stroke 2000; 31(11):2742-50.
31- Goyal A, Mahaffey KW, Garg J, Nicolau JC, Hochman JS, Weaver WD, et al. Prognostic significance of the change in glucose level in the first 24 h after acute myocardial infarction: results from the CARDINAL study. Eur Heart J. 2006; 27(11):1289-97.
32- Malmberg K, Norhammar A, Wedel H. Glycometabolic state at admission: important risk marker of mortality in conventionally treated patients with diabetes mellitus and acute myocardial infarction: long-term results from the Diabetes and Insulin-Glucose Infusion in Acute Myocardial Infarction (DIGAMI) Study. Circulation 1999; 25: 2626-32.
33- Leonidou L, Mouzaki A, Michalaki M, DeLastic AL, Kyriazopoulou V, Bassaris HP, Gogos CA: Cytokine production and hospital mortality in patients with sepsis-induced stress hyperglycemia. J Infect 2007, 55:340-6.
34- Merz Tobias and Finfer Simon. Pro/con debate: Is intensive insulin therapy targeting tight blood glucose control of benefit in critically ill patients? Critical Care 2008, 12:212.
35- Kosiborod Mikhail, Inzucchi SE, Krumholz HM, Masoudi FA, Goyal A, Xiao L, et al. Glucose Normalization and Outcomes in Patients With Acute Myocardial Infarction. Arch Intern Med. 2009; 169(5):438-46.
36- Cavalot F, Petrelli A, Traversa M, Bonomo K, Fiora E, Conti M, et al. Postprandial blood glucose is a stronger predictor of cardiovascular events than fasting blood glucose in type 2 diabetes mellitus, particularly in women: lessons from the San Luigi Gonzaga Diabetes Study. J Clin Endocrinol Metab. 2006; 91(3):813-9.
37- Breuer H. The postprandial blood glucose level. Eur H Journal 2000; 2(suppl D):D36-8.
38- Nicolau JC, Serrano jr CV, Giraldez RR, Baracioli LM, Moreira HG, Lima F, et al. In Patients With Acute Myocardial Infarction, the Impact of Hyperglycemia as a Risk Factor for Mortality Is Not Homogeneous Across Age-Groups. Diabetes Care 2012; 35:150-2.
39- Fernández Concepción O, Buergo Zuaznábar MA, López Jiménez M. Hiperglicemia post-ictus. Rev Cubana Neurol Neurocir 2012; 2(2):144-9.
40- Shimoyama T, Shibazaki K, Kimura K, Uemura J, Shiromoto T, Watanabe M, et al. Admission hyperglycemia causes infarct volume expansion in patients with ICA or MCA occlusion: association of collateral grade on conventional angiography. European Journal of Neurology, 20: 109-116. doi: 10.1111/j.1468-1331.2012.03801.x
41- Stolker Jm, Spertus Ja, Mcguire Dk, Lind M, Tang F, Jones PG, et al. Relationship Between Glycosylated Hemoglobin Assessment and Glucose Therapy Intensification in Patients With Diabetes Hospitalized for Acute Myocardial Infarction. Diabetes Care 2012; 35:991-3.
42- Ariesen M, Claus S, Rinkel G, Algra A. Risk factors for intracerebral hemorrhage in the general population: a systematic review. Stroke. 2003; 34:2060-5.
43- Antman EM, Hand M, Armstrong PW, Bates ER, Green LA, Halasyamani LK, et al. 2008 update: ACC/AHA guidelines for the management of patients with acute myocardial infarction: a report of the American College of Cardiology/ American Heart Association Task Force on Practice Guidelines (Committee on Management of Acute Myocardial Infarction). J.Am Coll Cardiol 2008, 51 (2): 210-47.
44- Li Jz, Chen Ml, Wang S, Dong J, Zeng P, Hou LW. A long-term follow-up study of serum lipid levels and coronary heart disease in the elderly. Chinese Medical Journal 2004; 117(2):163-7.
45- Tanaka F, Makita S, Onoda T, Tanno K, Ohsawa M, Itai K, et al. Predictive Value of Lipoprotein Indices for Residual Risk of Acute Myocardial Infarction and Sudden Death in Men With Low-Density Lipoprotein Cholesterol Levels <120 mg/dl. Am J Cardiol 2013; 112(8): 1063-8.
Recibido: 26 /diciembre/2013
Aprobado: 20/enero/2014
DrC. Emilio Fidel Buchaca Faxas . Especialista de II grado en Medicina Interna. Hospital Hermanos Ameijeiras. La Habana, Cuba. E mail: ebuchaca@infomed.sld.cu