ARTÍCULO ORIGINAL
Resistencia a la Insulina y Síndrome Metabólico en pacientes dislipidémicos
Insulin Resistance and Metabolic Syndrome in dyslipidemic patients
Dr. Raúl Orlando Calderín Bouza, Dr. Miguel Ángel Yanes Quesada, Dra. Marelis Yanes Quesada, DrC. Eduardo Cabrera Rode, DrC. José Emilio Fernández-Britto Rodríguez, DraC. Rosa Jiménez Paneque.
Hospital Docente Clínico Quirúrgico "Hermanos Ameijeiras". La Habana, Cuba. 2014
RESUMEN
Objetivo:
caracterizar la resistencia a la insulina y el síndrome metabólico
en los pacientes con dislipidemia.
Métodos:
estudio descriptivo y transversal en 344 pacientes dislipidémicos, de ambos
sexos, en edades comprendidas entre 18 y 85 años, de la consulta de síndrome
metabólico del Hospital Hermanos Ameijeiras, en el periodo de junio del
2012 a junio del 2013. A todos los pacientes se les realizó, entre otros
exámenes, ecocardiografía, prueba de tolerancia a la glucosa, dosificación
de insulinemia en ayunas, colesterol y triglicéridos.
Resultado:
la frecuencia de resistencia a la insulina en los pacientes dislipidémicos
es elevada y existe una asociación significativa entre la resistencia a
la insulina y la hipertrofia ventricular izquierda.
Conclusiones:
el 3er Reporte del Panel de Tratamiento para Adultos del Programa Nacional de
Educación y Control del Colesterol no fue útil para identificar resistencia
a la insulina en pacientes dislipidémicos.
Palabras clave: resistencia a la insulina, síndrome metabólico.
ABSTRACT
Objective:
characterize insulin resistance and metabolic syndrome in patients with dyslipidemia.
Methods: across-sectional study in 344 dyslipidemic patients was conducted.
These subjects were male and female with ages ranging between 18 and 85 years,
who assisted in metabolic syndrome consultation at Hermanos Ameijeiras Hospital
from June 2012 to June 2013. All patients underwent echocardiography, tolerance
test glucose, fasting insulin dosage, cholesterol and triglycerides among other
tests.
Results: the frequency of insulin resistance in dyslipidemic patients
is high and there is a significant association between insulin resistance and
left ventricular hypertrophy.
Conclusions: the 3rd Report of Adult Treatment Panel of the Cholesterol
National Program for Education and Control was not useful for identifying insulin
resistance in dyslipidemic patients.
Keywords:
insulin resistance, metabolic syndrome.
INTRODUCCIÓN
La resistencia a la insulina (RI) se define como la disminución de la capacidad de la hormona insulina para ejercer sus acciones biológicas en los órganos diana, (músculo esquelético, el hígado, el tejido adiposo y el endotelio vascular).1-4 Aunque el concepto de Síndrome X fue introducido en la conferencia por la medalla de Banting (“Banting Medal Adress” 1988), en New Orleans, por Gerald M. Reaven 5 la noción que llevó a su génesis había comenzado aproximadamente 50 años antes, cuando en 1939 Himsworth resumió los resultados del trabajo que él y sus colegas habían iniciado en 1936 en el Goulstonion Lectures sobre el “Mecanismo de la diabetes mellitus” en el Colegio Real de Médicos de Londres. 6 Desde la introducción del concepto de Síndrome X, una cantidad relativamente grande de nueva información se publica todos los años, y en ella se han evidenciado diferentes términos, clasificaciones y enfoques.1-3 El síndrome metabólico (SM), describe un grupo de anormalidades clínicas relacionadas, que ocurren más comúnmente en sujetos con RI e hiperinsulinemia compensatoria asociado a un estado inflamatorio crónico y de disfunción endotelial, de evolución continua y progresiva, que confiere al paciente una alta predisposición de desarrollar diabetes mellitus tipo 2 (DM2) y enfermedad cardiovascular (ECV),con aumento en la morbimortalidad de causa cardiovascular.7-13
La condición de RI debe sospecharse en sujetos pertenecientes a grupos de riesgo o que tengan señales de RI como por ejemplo antecedentes de familiares de primer grado con DM 2, en sujetos con hipertensión arterial (HTA) esencial, con ECV, con sobrepeso u obesidad y otras. 1,14
La prevalencia del SM en la población norteamericana utilizando la clasificación diagnóstica del 3er. Reporte del Panel de Tratamiento para Adultos del Programa Nacional de Educación y Control del Colesterol (NCEP-ATP III) es alrededor de 24 %.1-3, 15-18
La dislipidemia que se aprecia en el SM se caracteriza por un aumento de los triglicéridos (TG), disminución de la HDL-c, disminución del diámetro de la partícula pequeña densa de las LDL con aumento de la concentración de la misma, Apo B elevada y LDL-c normal o alta, perfil que contribuye de manera significativa al incremento de riesgo de la ECV. Esto es debido a que la RI y la hiperinsulinemia compensatoria resultante conduce a un aumento de la síntesis de VLDL, con reducción de la acción de la lipasa lipoproteíca que es una enzima muy sensible a la insulina y a la vez la responsable de la disminución del aclaramiento de los TG post-prandiales y en los períodos de ayunas y del poco aumento de la síntesis de HDL-c. 1-3, 19-21
La importancia de identificar la presencia de RI y SM radica en que la RI es un factor de riesgo cardiovascular (FRC) y su presencia conjuntamente con la del SM en un sujeto le confiere un incremento del RCV de 1,5 a 3 veces más y el de padecer DM 2, de 3 a 5 veces más que en un sujeto sin el síndrome.7-13,22 Este incremento ha traído repercusiones importantes en la economía; por ejemplo, en los EE UU, los costes de prescripción médica para este síndrome aumentó en el último año, al ser 4,2 veces mayor que el año anterior. Los pacientes que progresan de síndrome de insulina resistencia (SIR) para DM 2 se le calculan un aumento de su costo por encima de 80 % con respecto al año anterior.7-13,22
En nuestro medio, no conocemos la frecuencia del SM en pacientes dislipidémicos, ni tampoco hemos estimado la RI que acompaña a el mismo, utilizando el método indirecto de cuantificación de la IR a través del cálculo del indice HOMA.
Existen muy pocos trabajos de dislipidemia y SM en nuestro país, con la utilización de las nuevas clasificaciones diagnósticas propuestas para identificar el SM. Existe un estudio previo, “Síndrome X en pacientes dislipidémicos”, realizado por Nasiff y colaboradores en 1992 23 al utilizar el valor basal de la insulinemia, (cuyo valor normal en aquella época era muy elevado con respecto al actual) y los valores de insulinemia a las dos horas de una sobrecarga de glucosa en pacientes dislipidémicos, pero ellos no pudieron identificar el SM como tal, pues, no se contaban para esa fecha con clasificación diagnóstica del mismo. Sin embargo, en sus resultados encontraron una relación directa entre hipertrigliceridemia e hiperinsulinemia en ayunas.23
El propósito de este trabajo es caracterizar al SM y calcular la frecuencia de la RI y el SM en los pacientes con dislipidemia.
MÉTODOS
Se realizó un estudio descriptivo y transversal en una población de 344 pacientes dislipidémicos, de ambos sexos, en edades comprendidas entre 18 y 85 años, que acudieron de forma consecutiva a la consulta de SM del Hospital “Hermanos Ameijeiras”, en el periodo comprendido entre junio del 2012 a junio del 2013.
Criterios de inclusión: que residan en la Habana, y que estén de acuerdo con la investigación.
Criterios de exclusión: que realicen una dieta o haber tenido una pérdida o ganancia de peso mayor de un 10 % en los 3 meses previos, sujetos con algún grado de alcoholismo (ingestión de más de 30 ml de alcohol al día o consumo de alcohol superior a 40 gramos semanales o 20 gramos al día, 18-21 que ingirieran fármacos que alteren la insulinosensibilidad, endocrinopatías, hepatopatías, nefropatías, estrés agudo, quirúrgico o médico en los últimos tres meses, HTA secundaria y enfermedades reumáticas.1-3, 24-26
Después de recibir y examinar al paciente, se le propuso el estudio y con el consentimiento firmado por el paciente, se le llenaba el modelo de recolección del dato primario para realizarle los estudios analíticos, test de tolerancia a la glucosa oral (PTG-oral) con dosificación de insulinemia basal, siguiendo las normas de la “American Diabetes Association” (ADA),27 cuantificación de HDL-c, TG y colesterol total, y examen de ecocardiograma.
Se calculó la RI por los métodos indirectos del índice HOMA = glicemia en mmol/L x insulina en ayunas en microunidades /mililitro ∕ 22,5. Criterio de RI > = 3,2.1-3, 14, 25, 26
El lipidograma fue realizado con un analizador Cobas–Mira, por los métodos enzimáticos convencionales (Método de Trinder), luego de un período de ayunas de 12 horas. La dislipidemia fue definida como las concentraciones elevadas de colesterol plasmático mayor de 5,2 mmol/L y/o de TG plasmáticos (mayor o igual a 1,7 mmol/L) y/o concentraciones bajas de HDL-colesterol (menor 0,9 mmol/L en los hombres y menor de 1,0 mmol/L en las mujeres).19-21, 23, 25,26
Se definió la variable color de la piel de los pacientes dislipidémicos estudiados de la siguiente forma: color de piel blanca: piel clara y blanca, o ligeramente trigueña; color de piel negra: piel negra y color de piel mestiza: más oscura que los trigueños sin llegar a negra.
Se clasificó a los pacientes en HTA esenciales: según los criterios del VII informe del Comité nacional conjunto sobre detección, evaluación y tratamiento de la HTA (JNCVII).28
Cálculo del Índice de masa corporal (IMC)= Peso en Kg / Talla en metros cuadrados. 29- 35
Se consideró sobrepeso a aquel paciente que presentaba un IMC mayor o igual a 25 y menor de 29,9 kg/m2 y obeso al IMC mayor o igual a 30 kg/m2 29-33 y/o una elevada proporción del perímetro de la cintura de acuerdo a los criterios de la clasificación diagnóstica de la NCEP-ATP III. 34
La hipertrofia de ventrículo izquierdo (HIV) está determinada por la interpretación de un mismo observador, según estudio con ecocardiograma bidimensional, con el uso un ecocardiógrafo japonés de marca ALOKA, calculando la masa ventricular izquierda según las recomendaciones de la “American Society of Echocardiography”. 24,25,35-38
Criterio de daño vascular (DV) expresado por la presencia de Hipertrofia Ventricular Izquierda (HVI). 24, 25,35-39
Se identificó la frecuencia de RI en los pacientes dislipidémicos. Para ello se creó 2 grupos de pacientes, uno con RI y otro sin RI. Se identificó la frecuencia de RI en ambos sexos y según el color de la piel (negra, blanca y mestiza) determinándose la asociación de la RI con la glucemia en ayunas, con la HTA, con los triglicéridos (TG), Colesterol total, HDL-c, con la presencia de HVI como expresión DV.
Se clasificaron a todos los pacientes en portadores o no de SM, utilizando la clasificación del NCEP-ATP III, 34 que tiene cinco criterios diagnósticos y la presencia de tres o más criterios en un paciente hacen el diagnostico de SM:
1- Obesidad abdominal. (Circunferencia de la Cintura).
H > 102 cm (>40 in) M > 88 cm(>35 in)
2- TG ³ 150 mg/ dl o 1,7 mmol/l
3- HDL-c. H < 40 mg/dl (1,03mmol/l) M < 50 mg/ dl mg/dl (1,29mmol/l)
4- TA ³ 130 / 85 mm Hg.
5- Glucemia en ayunas ³ 110 mg / dl.
Los resultados se vertieron en una base de datos y se analizaron utilizando los programas estadísticos SPSS versión 16; se utilizó la media, la desviación estándar (DE) e intervalo de confianza (IC) 95 % y para el análisis de bivariables se utilizaron las herramientas de estadísticas, prueba de diferencias de medias y el test de la t de Student. Para el análisis de las variables con más de 3 categorías se utilizó la prueba de ANOVA de una vía. El test de la t de Student se empleó para comparar entre subgrupos los valores medios de las variables continuas a estudio y el x² para los porcentajes. Se hicieron la correlación de dos variables a través de la prueba de Pearson o Spearman e IC 95 % para Exponencial (B), al calcular la razón de probabilidad, sensibilidad y especificidad.
RESULTADOS
La media de la edad es de 47,65. Los niveles plasmáticos de la media de insulinemia en ayunas es muy elevada, al igual que los niveles de la media de TG y de colesterol total; mientras que la media de los niveles de HDL-c es baja. Las cifras de la media de tensión arterial sistólica (TAS) y tensión arterial diastólica (TAD) también están elevadas con relación a los niveles que exigen como criterios para la TA la NCEP-ATP III. Tabla 1.
La muestra estudiada, refleja una distribución homogénea según sexo. Gráfico 1.
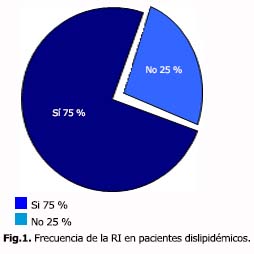
Las tres cuartas partes de los pacientes estudiados tienen RI. Gráfico 2.
La RI es más frecuente en los pacientes con el color de la piel negra y esta evidencia se hace más fuerte si unimos a los pacientes con el color de la piel negra y mestiza comparándola con el color blanco de la piel. Tabla 2.
No se observa asociación entre la presencia de SM, con el sexo, ya que hay una distribución homogénea de los pacientes con SM en ambos sexos. Tabla 3.
La clasificación de SM según la NCEP-ATP III, tiene una sensibilidad y especificidad baja para detectar a pacientes dislipidémicos con RI, por lo que no tiene una asociación estadísticamente significativa con la RI p=0,947. Tabla 4.
En nuestra investigación, 123 pacientes con RI, tienen HVI, mostrando que la RI tiene asociación con la HVI (p=0,027). Tabla 5.
La tabla 6, refleja que los pacientes que no tienen SM, subgrupo con RI, representan más de la cuarta parte de los pacientes dislipidémicos estudiados, el 26,74 % de los casos, que además de tener varios FRCV asociado como son: TG elevados (2,49 mmol/l), disminución de la HDL-c (0,76 mmol/l), insulinemia en ayunas muy elevada, incluso mayor que el grupo que tiene SM (36,99 y 32,76 microunidades / ml respectivamente, o sea, el subgrupo que tiene RI pero sin SM tiene mayor nivel insulinemia que el grupo con SM. También se muestra en esta tabla, que el 10,87 % de ellos, son hipertensos; 33,33 % tiene HVI como expresión DV y por último, este subgrupo de pacientes con RI sin SM, además de los FRCV que presentan y que hemos resaltado, tienen una media de edad inferior a la media de los pacientes con SM (41,65 y 50,94 respectivamente).
DISCUSIÓN
Hasta el presente no está claramente identificado y definido la causa del SM y su papel en la aparición y precipitación de los múltiples factores o condiciones que integran y se relacionan con el mismo.1-4,7,40,41 Los más importantes son la presencia de RI e hiperinsulinemia compensatoria, el estado inflamatorio crónico y la disfunción endotelial que lo acompaña.1-4,7,40,41 La RI e hiperinsulinemia compensatoria es un FRCV y marcador de DV.1-4,7,40-43 Se plantea que bajo un mismo sustrato genético donde se entrelazan múltiples genes, teoría poligénica y multifactorial del SM, de diferentes enfermedades, condiciones y síndromes a la vez, con estos dos factores; la RI y el estado inflamatorio crónico, la presencia e incidencia de diferentes factores; étnicos, ambientales (dieta rica en carbohidratos y grasas, el sedentarismo), el sobrepeso y el bajo peso al nacer entre otros, pueden expresar el fenotipo del SM. 1-4, 40-43
A medida que aumenta la edad, la prevalencia del SM y el riesgo de padecer ECV con y sin la aparición de DM2 aumenta. 1-4,7,40-47 Al tener en cuenta que la media de la edad es relativamente alta, podemos justificar que los valores medio de la insulinemia en ayunas estén elevados, que exista mayor frecuencia de RI y de SM, ya que a mayor edad mayor prevalencia de RI y de SM. 1-4,40-43
El tejido adiposo, sobre todo la grasa mesentérica, es rica en citoquinas y péptidos que median la sensibilidad a la insulina. Esto explicaría porque en los sujetos que presentan SM, tienen además de la RI, un estado inflamatorio crónico y de disfunción endotelial asociado a una dislipidemia. 1-4, 7, 21,40-47
En el estudio Bruneck,48 se evaluó la RI mediante el índice HOMA (al igual que este estudio), encontrándose una prevalencia de RI en 66 % de los sujetos con intolerancia a los hidratos de carbono, en 84,2 % de los sujetos con hipertrigliceridemia, en 88 % de los sujetos con concentraciones bajas de HDL-c, en 84 % de los DM2 y en 58 % de los hipertensos. En nuestro estudio, la frecuencia de RI, fue en 75 % de los casos con dislipidemia, muy parecido a los resultados del estudio anterior.
La media del IMC fue de aproximadamente 28, rango de sobrepeso. El sobrepeso y la obesidad ha sido un aspecto polémico entre los investigadores del SM. 3 La obesidad y el sobrepeso no formó parte de los elemento de la descripción original que tan brillantemente Gerald M. Reaven realizó del síndrome en 1988. 5 La obesidad no es causa de RI, ya que todos los obesos no tienen RI, ni todos los pacientes con RI, son obesos, pero es una variable fisiológica que decrece la disposición de la glucosa mediada por insulina 3 Tracy McLaughlin, 3 de la Universidad de Stanford, discutió aspectos relacionados con la obesidad y la RI en el Tercer Consenso del SM, haciendo hincapié en identificar la RI en estos sujetos, así como los factores de riesgo asociados a ellos, además mostró resultados de estudios de RI con uno de los métodos directos de cuantificar la misma, llamado Test de Supresión de Insulina (TSI) y se determinó su asociación con el IMC donde los resultados arrojan similares conclusiones, mostrando además, que la prevalencia de la RI en sujetos normopesos (IMC < 25 Kg/m²) es de aproximadamente 10 %, en los sujetos sobrepesos (IMC ≥ 25 y < 30 Kg/m²) es de aproximadamente 40 % y en los sujetos con un IMC ≥ 30 es de aproximadamente 50 %.3 Esto demuestra que la RI, no es sinónimo de sobrepeso y obesidad, ya que existe en sujetos normopesos y que solo la mitad de los obesos tienen RI, demostrada por un método directo de cuantificación de insulina. 3 En nuestro estudio a pesar de que la media de los sujetos dislipidémicos estudiados es sobrepeso no hubo una asociación entre la RI y el IMC y la circunferencia de la cintura, reafirmando aún más, que el sobrepeso y obesidad no deben considerarse sinónimo de RI, por lo que nosotros coincidimos con Gerald M. Reaven, en que el sobrepeso y la obesidad no deben ser parte de la etiopatogenia del SM.1-7
Tanto la RI como el SM se asocia más a la raza negra y mestiza, y a etnicidades como son los chicanos y latinos más que los caucásicos. 1-4,7,21,40-47 En nuestro estudio a pesar de no haber una asociación entre la RI y el color de la piel, la frecuencia de RI es más alta en los sujetos con color de la piel negra y mestiza y si se unen los dos grupos y se estima su asociación a la RI, se observaría que la frecuencia de RI es muy superior en estas dos grupos de color de la piel coincidiendo con la literatura mundial.1-4,7,21,40-47
El DV considerado por la presencia de HVI, tuvo asociación estadísticamente significativa con la RI. Se conoce de estudios anteriores, la relación existente entre la RI y la presencia del SM con el DV global y por separado con cada uno de los elementos o criterios del mismo. 1-4,7,21,40-47 Se ha publicado las evidencias de que la RI y el SM, le confiere a un sujeto que tenga la presencia de SM un incremento en el riesgo cardiovascular y de padecer DM 2. 1-4,7,21,40-48
En dos estudios previos de este autor y colaboradores, sobre el SM demostró también que el DV se asocia con gran frecuencia y fuertemente a la RI e hiperinsulinemia compensatoria y a la presencia del SM.24,25
La clasificación de la NCEP-ATP III demostró en esta investigación que no es buena para detectar RI en pacientes dislipidémico, por su baja sensibilidad y especificidad, además de que se escapan al diagnóstico de SM alrededor de un tercio de pacientes con RI, con múltiples FRC asociados en este subgrupo y con una media de la edad inferior, resultados que concuerdan con la investigación de Liao.49 Se concluye, por lo tanto, que la frecuencia de RI en los pacientes dislipidémicos estudiados es alta, tres cuartas partes de estos pacientes tienen RI. No hubo diferencias en la distribución de los pacientes RI de acuerdo al sexo. La RI es más frecuente en las personas de color de la piel negra y mestiza. La condición de RI no depende exclusivamente del IMC, ya que puede ser detectada en sujetos dislipidémicos de bajo peso, normo peso y sobrepeso. La HVI se asocia estrechamente a la presencia de RI y al SM, al demostrar que la RI es un factor de riesgo aterosclerótico y a la vez marcador de DV. La clasificación de la NCEP no demostró en este estudio utilidad para detectar RI en los pacientes con dislipidemia.
Recomendaciones: nuestra primera recomendación, es realizar un estudio en una población al azar y no en una población objeto, además de ampliar la muestra de estudio, no limitar la investigación solo a pacientes dislipidémicos sino a una muestra amplia de población general.
Limitaciones del estudio: no se realizó el estudio al azar sino sobre una población objeto pudiendo haber sesgo en cuanto al interés de la población objeto de estudiarse y asistir a la consulta.
Anexo 1. Consentimiento informado:
Por este medio se le informa al Sr. (a)________________________________
que ha sido seleccionado por los criterios de la investigación a realizar para formar parte de la misma. Se le informa que como parte del proyecto se le realizaran las siguientes investigaciones:
INSULINEMIA, PTG-O, Colesterol, HDL-c, Triglicéridos en sangre, Cuantificación de microalbuminuria en orina de 24 horas, Ecocardiograma, Doppler carotídeo.
La investigación ha sido planificada según la clasificación de Helsinki modificada y el proyecto se sometió a la aprobación del comité de ética del Hospital Clínico Quirúrgico “Hermanos Ameijeiras”
El paciente ha sido informado verbalmente y por escrito y esta de acuerdo en formar parte de la investigación.
________________________
Firma del paciente
ANEXO 2. Modelo de Recolección del Dato Primario. (MRDP)
Pte___________________________________________________
HC_________________ Edad______
Sexo______1 M 2 F Color de la piel ______ (1 blanca, 2 negra, 3 mestiza)
APF (1 Sí 2 No) DM___ CI.__ HTA__ APP (1 SI 2 NO) HTA______
TAS_______ TAD________ Peso Kg__ Talla cms___ IMC_______
Circunferencia cintura___
GLUCEMIA 1 EN AYUNAS______ GLUCEMIA 2 PP______INSULINEMIA 1 EN AYUNAS_______
COLESTEROL Total_____TRIGLICERIDOS____HDL-c___ Tg / HDL-c________
HVI___ SI 2 NO. Daño Vascular______1 Sí 2 NoIR________1 SI 2 NO
SIR (1 Sí 2 No)NCEP______
REFERENCIAS BIBLIOGRAFÍCAS
1. Calderín Bouza RO, Orlandi González N. Síndrome metabólico VS síndrome de insulinorresistencia. Diferentes términos, clasificaciones y enfoques: ¿Existe o no? Rev Cub Endocrinol. [Internet]. 2006;17:1-9. [citado 25 Mar 2014]. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1561-29532006000300006&lng=es&nrm=iso&tlng=es
2. Calderín Bouza RO, Prieto Fernández M, Cabrea Rode E. Síndrome de insulinorresistencia en niños y adolescentes. Rev Cub Endocrinol. [Internet]. 2007; 18:1-14. [citado 25 Mar 2014]. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1561-29532007000200008&lng=es&nrm=iso&tlng=es
3. Bloomgarden ZT. Third Annual World Congress on the insulin resistance síndrome: mediators, antecedents and measurement. Diabetes Care. 2006;29:1700-6. PubMed PMID:16801606.
4. Reaven GM. The metabolic syndrome: is this diagnosis necessary? Am J Clin Nutr. 2006; 83:1237-47. PubMed PMID: 16762930.
5. Reaven GM. Banting Lecture 1988. Role of insulin resistance in human disease. Diabetes. 1988;37:1595-607.
6. Himsworth HP. The mechanism of diabetes mellitus III. Human diabetes mellitus Lancet. 1939;2:171-5.
7. Reaven GM. Insulin resistance, the insulin resistance syndrome, and cardiovascular disease. Panminerva Med. 2005;47:201-10. PubMed PMID: 16489319.
8. Bloomgarden ZT. Third Annual World Congress on the insulin resistance síndrome: atherothrombosis disease. Diabetes Care. 2006;29:1973-80. PubMed PMID: 16873814.
9. Bloomgarden ZT. Cardiovascular disease. Diabetes Care. 2006; 29:1160-6. PubMed PMID: 16644657.
10. Bloomgarden ZT. Third Annual World Congress on the insulin resistance syndrome: associated conditions. Diabetes Care. 2006; 29:2165-74. Pub Med PMID: 16936171.
11. Ochoa Montes LA, Yong Medina CA, Calderín Bouza RO, González Lugo M, Miguélez Nodarse R, Vilches Izquierdo E, et al. Factores de riesgo del síndrome metabólico en la muerte súbita cardíaca. Rev Cub Med. [Internet]. 2011;50:1-12. [citado 25 Mar 2014]. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0034-75232011000400009&lng=es&nrm=iso&tlng=es
12. Fernández Bergés D, Cabrera de León A, Sanz H, Elosua R, Guembe MJ, Alzamora M, et al. Síndrome metabólico en España: prevalencia y riesgo coronario asociado a la definición armonizada y a la propuesta por la Organización Mundial Salud. Estudio DARIOS. Rev Esp Cardiol. [Internet]. 2012;65:241-8 [citado 25 Mar 2014]. Disponible en: http://www.revespcardiol.org/es/sindrome-metabolico-espana-prevalencia-riesgo/articulo/90097768/
13. Rydín L, Standl E, Barnitk M, van den Beghe G, Betteridge J. Guías de práctica clínica sobre diabetes, pre-diabetes y enfermedades cardiovasculares. Rev Esp Cardiol. [Internet]. 2007;60:525.e1-e64. [citado 25 Mar 2013]. Disponible en: http://www.revespcardiol.org/es/guias-practica-clinica/articulo/13106365/
14. Calderín Bouza RO, Yanes Quesada M, Monteagudo Peña G, García Saéz J, Marichal Madrazo S, Cabrera Rode E. Síndrome metabólico y prediabetes. Rev Cubana Endocrinol. [Internet]. 2011;22:1-7. [citado 25 Mar 2014]. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_issuetoc&pid=1561-295320110001&lng=es&nrm=iso
15. Einhorn D, Reaven GM, Cobin RH, Ford E, Ganda OP, Handelsman Y, et al. American College of Endocrinology position statement on the insulin resistance syndrome. Endocr Pract. 2003;9:237-52. PubMed PMID: 12924350.
16. Ford ES, Giles WH. A comparison of the prevalence of the metabolic syndrome using two proposed definitions. Diabetes Care. 2003;26:575-81. PubMed PMID: 12610004.
17. Park YW, Zhu S, Palaniappan L, Heshka S, Carnethon MR, Heymsfield SB. The metabolic syndrome: prevalence and associated risk factor findings in the United States population from the Third National Health and Nutrition Examination Survey, 1988-1994. Arch Intern Med. 2003;163:427-36. PubMed PMID: 12588201.
18. Ford ES. Prevalence of the metabolic syndrome in United States populations. Endocrinol Metab Clin North Am. 2004;33:333-50. PubMed PMID: 15158522.
19. Blommgarden ZT. 2nd International Symposium on Triglycerides and HDL: metabolic syndrome. Diabetes Care. 2005;28:2577-84. PubMed PMID: 16186304.
20. Blommgarden ZT. 2nd International Symposium on Triglycerides and HDL: lipid abnormalities and their treatment. Diabetes Care. 2005;28:2795-802. PubMed PMID: 16249560.
21. Nasiff Hadad A, Pérez Pérez LMl, Dueñas Herrera A, Espinosa Brito A, Herrera González A, Vázquez Vigoa A, et al. Primer consenso nacional de dislipoproteinemias: guía para la prevención, detección, diagnóstico y tratamiento. Rev Cubana Endocrinol. [Internet]. 2006;17(S4):1-31. [citado 25 Mar 2014]. Disponible en: http://bvs.sld.cu/revistas/end/vol17_4_06/endsu406.htm
22. Isomaa B, Almgrem P, Tuomi T, Forsén B, Lhati K, Nissén M, et al. Cardiovascular morbility and mortality associated with the metabolic syndrome. Diabetes Care. 2001;24:683-9 PubMed PMID: 11315831.
23. Nassif Hadad A, Claro López R, Espinosa Oliva R. Síndrome X en pacientes dislipidêmicos. Rev Clín Invest Ateroescler. 1997;4:143-50.
24. Calderín Bouza RO, Yanes Quesada MA, Márquez Pérez I, Senra Piedra G, Denis de Armas R, Infante Amorós A, et al. Síndrome metabólico en familiares de primer grado de pacientes con diabetes mellitus tipo 2. Rev Cub Endocrinol. [Internet]. 2005;16:1-16 [citado 25 Mar 2014]. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1561-29532005000300003&lng=es&nrm=iso&tlng=es
25. Vázquez Vigoa A, Vázquez Cruz A, Calderín RO, Buchaca EF, Cruz Álvarez NM, Jiménez Paneque R, et al. Síndrome metabólico en pacientes hipertensos esenciales. Nefrología. [Internet]. 2003;23:423-31. [citado 25 Mar 2014]. Disponible en: http://www.revistanefrologia.com/revistas/P1-E225/P1-E225-S132-A2806.pdf
26. Cabrera Rode E, Orlandi N, Padrón Y, Arranz C, Olano R, Hernández Yero A, et al. The effect of Diamel on patients with metabolic syndrome: a randomised, double-blinded, placebo-controlled study . J Diabetes. [Internet]. 2012. [citado 25 Mar 2013]. Disponible en: http:// www.researchgate.net/ publication/230858092_The_effect_of_Diamel_on_patients_with_metabolic_syndrome_a_randomised_double- blinded_placebo-controlled_study
27. American Diabetes Association. Position Statement. Standards of Medical Care in Diabetes. Diabetes Care. [Internet]. 2014;37(suppl 1):14-80, [citado 25 Mar 2014]. Available from: http://care.diabetesjournals.org/content/37/Supplement_1.toc
28. Chobanian AV, Bakris GL, Black HR, Cushman WC, Green LA, Izzo Jr JL , et al. The seventh report of the Joint National Committee on prevention, detection, evaluation and treatment of high blood pressures. JAMA. 2003;289:2580. PubMed PMID: 14656957.
29. Marcuello C, Calle Pascual AL, Fuentes M, Runkle I, Rubio MA, Montañez C, et al. Prevalence of the metabolic syndrome in Spain using regional cutoff points for waist circumference: the diabetes study. Acta Diabetol. 2013;50:615-23. PubMed PMID: 23512475.
30. Bellanger TM, Bray GA. Obesity related morbidity and mortality. J La State Med Soc. 2005;157:S42-9. PubMed PMID: 15751909.
31. Guallar Castillón P, Francisco Pérez R, López García E, León Muñoz LM, Aguilera MT, Graciani A, et al. Magnitud y manejo del síndrome metabólico en España en 2008-2010: estudio ENRICA. Rev Esp Cardiol. [Internet] 2014. [citado 25 Mar 2014]. Disponible en: http://dx.doi.org/10.1016/j.recesp.2013.08.014
32. Bray AG. Medical therapy for obesity current status and future hopes. Med Clin North Am. 2007;91:1225-53. PubMed PMID: 17964918.
33. Expert panel on detection, evaluation and treatment of high blood cholesterol in adults (adult treatment panel III). Executive summary of the third report of the national cholesterol education program (NCEP). JAMA. 2001;285:2486-96. PubMed PMID: 11368702.
34. Oda E. Metabolic syndrome: its history, mechanisms, and limitations. Acta Diabetol. 2012;49:89-95. PubMed PMID: 21720880.
35. Ebinc H, Ebinc FA, Ozkurt ZN, Dogru T, Yilmaz M. Relationship of left ventricular mass to insulin sensitivity and body mass index in healthy individuals. Acta Cardiol. 2006;61:398-405. PubMed PMID: 16970048.
36. Hernandez del Rey R, Armario P, Martin Baranera M, Castellanos P. Clustering of cardiovascular risk factors and prevalence of metabolic syndrome in subjects with resistant hypertension. Med Clin (Barc). 2006;127:241-5. PubMed PMID: 16942725.
37. Schillaci G, Pirro M, Pucci G, Mannarino MR, Gemelli F. Different impact of the metabolic syndrome on left ventricular structure and function in hypertensive men and women. Hypertension. 2006;47:881-6. PubMed PMID: 16585414.
38. Palmieri V, Bella JN. Metabolic syndrome and left ventricular structure and functional abnormalities. Am J Hypertens. 2006;19:199-205. PubMed PMID: 16448894.
39. Mottillo S, Filion KB, Genest J, Joseph L, Pilote L, Poirier P, et al. The metabolic syndrome and cardiovascular risk a systematic review and meta-analysis. J Am Coll Cardiol. 2010;56:1113–32. PubMed PMID: 20863953.
40. Brietske SA. Controversyin diagnosis and management of the metabolic syndrome. Med Clin North Am. 2007;91:1041-61. PubMed PMID.
41. Lann D, LeRoith D. Insulin resistance as the underlying cause for the metabolic syndrome. Med Clin North Am. 2007;91:1063-77. PubMed PMID: 17964909.
42. Bloomgarden ZT. Inflammation, atherosclerosis, and aspects of insulin action. Diabetes Care. 2005;28:2312-9. PubMed PMID: 16123510.
43. Alberti KG, Eckel RH, Grundy SM, Zimmet PZ, Cleeman JI, Donato KA, et al. Harmonizing the metabolic syndrome: a joint interim statement of the International Diabetes Federation Task Force on Epidemiology and Prevention; National Heart, Lung, and Blood Institute; American Heart Association; World Heart Federation; International Atherosclerosis Society; and International Association for the Study of obesity. Circulation. 2009;120:1640-5. PubMed PMID: 19805654.
44. Ong KK. Size at birth, postnatal growth and risk of obesity. Horm Res. 2006;65:65-9. PubMed PMID: 16612116.
45. Guallar Castillón P, Francisco Pérez R, López García E, León Muñoz LM, Aguilera MT, Graciani A, et al. Magnitud y manejo del síndrome metabólico en España en 2008-2010: estudio ENRICA. Rev Esp Cardiol. [Internet]. 2014. [citado 25 Mar 2014]. Disponible en: http://dx.doi.org/10.1016/j.recesp.2013.08.014
46. Reaven GM. Compensatory hyperinsulinemia and the development of an atherogenic lipoprotein profile: the price paid to maintain glucose homeostasis in insulin-resistant individuals. Endocrinol Metab Clin North Am. 2005;34:49-62. PubMed PMID: 15752921.
47. Bonora E, Kiecchl S, Willeit J, Oberhollenzer F, Egger G, Targher G, et al. Prevalence of insulin resistance in metabolic disorders: the bruneck study. Diabetes.1998;1643-9.
48. Liao Y, Kwon S, Shaughnessy S, Wallace P, Hutto A, Jenkins AJ, et al. Critical evaluation of adult treatment panel III criteria in identifying insulin resistance with dyslipidemia. Diabetes Care. 2004;27:978-83. PubMed PMID :15047659.
Recibido: 8 de
julio de 2014.
Aprobado: 30 de julio de 2014.
MSc. Dr. Raúl Orlando Calderín Bouza. Diplomado y Máster en Investigaciones en Aterosclerosis. Especialista en 2do grado y Profesor Auxiliar de Medicina Interna del Hospital Docente Clínico Quirúrgico "Hermanos Ameijeiras". Correo electrónico: rcb@infomed.sld.cu